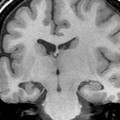
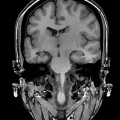
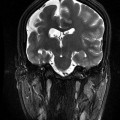
- Anomalie de la gyration:
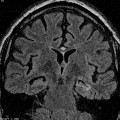
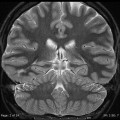
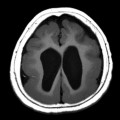
- Lissencéphalie : surface cérébrale lisse sans sillon, à cortex épais
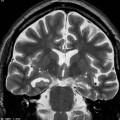
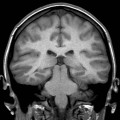
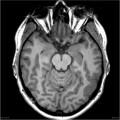
- Pachygyrie : quelques sillons, cortex épais
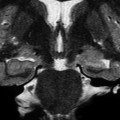
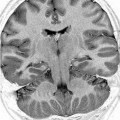
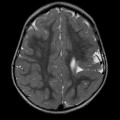
- Polymicrogyrie : nombreux sillons avec cortex épais
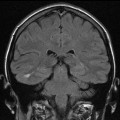
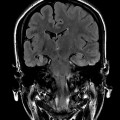
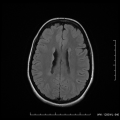
- Schizencéphalie : fente hémisphérique, étendue de la surface cérébrale au ventricule, bordée par du cortex anormal polymicroG, sans gliose adjacente, à lèvre ouverte ou fermée
- DDx : cavité séquellaire: pas de cortex adjacent mais gliose
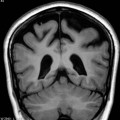
- Anomalie de la migration : hétérotopie de substance grise (iso T1, T2, FLAIR à SG)
- Hétérotopie nodulaire : le long des ventricules latéraux les déformant
- Hétérotopie en bande : en bande sous-corticale
|
-
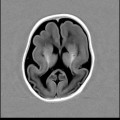
-
Lissencéphalie
-
-
Pachygyrie
-
-
Polymicrogyrie
-
-
Schizencephalie
-
-
Hétérotopie nodulaire
-
-
Hétérotopie en bande
|