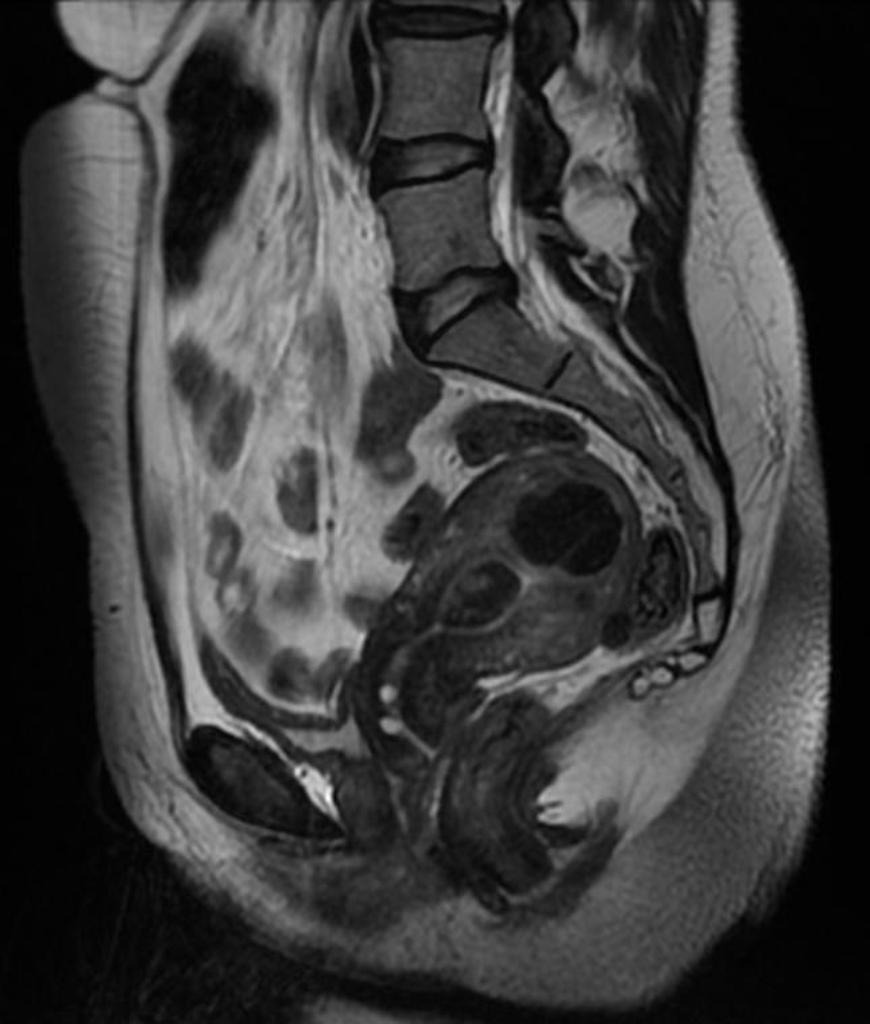
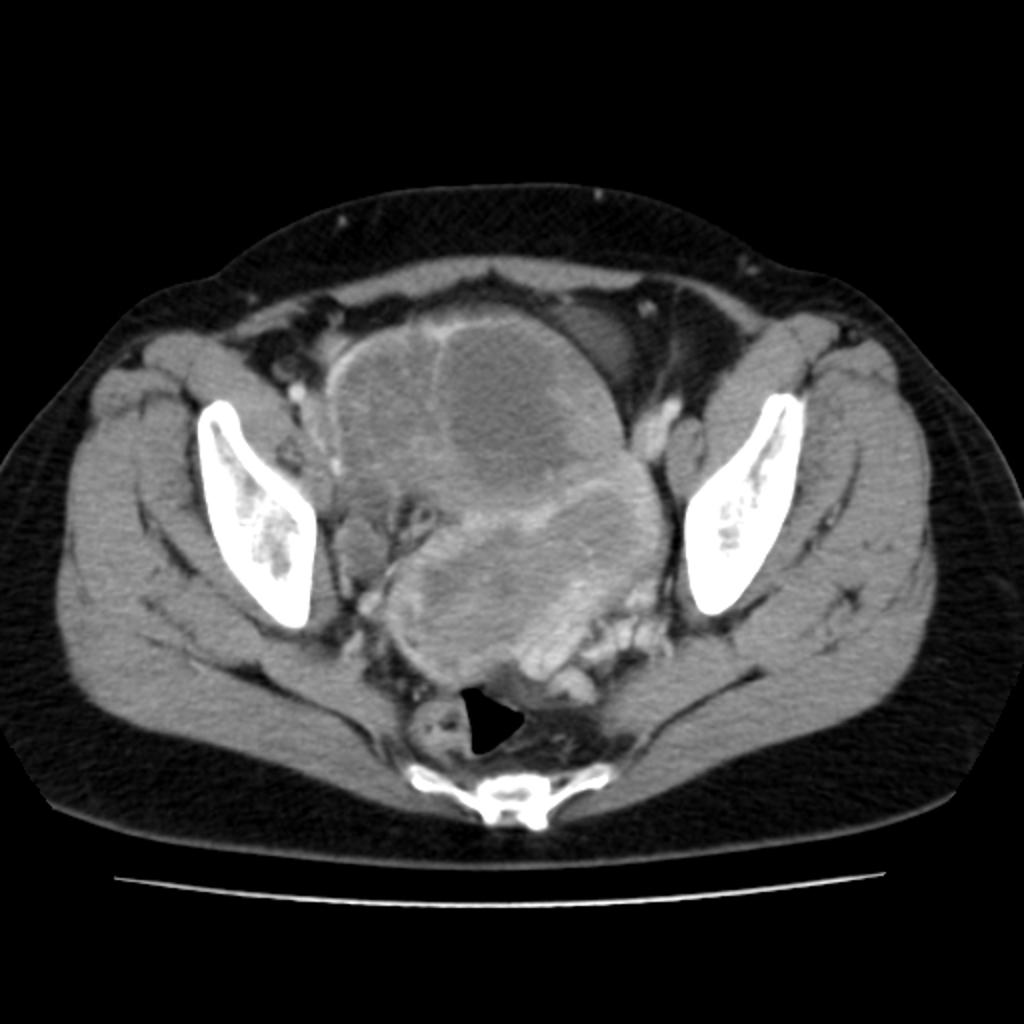
Pour la stratification du risque, le système O-RADS US utilise cinq catégories (O-RADS 1 à 5), allant d’un risque normal (1) à un risque élevé de malignité (5). La catégorie O-RADS US 0 (zéro) correspond à une évaluation incomplète.
O-RADS US 0
- évaluation incomplète
O-RADS US 1
Catégorie physiologique (ovaire préménopausique normal)
- follicule ovarien (<3 cm)
- corps jaune (typiquement < 3 cm)
O-RADS US 2
Catégorie presque certainement bénigne (risque de malignité < 1 %) – envisager une orientation gynécologique pour les cas nécessitant un suivi par imagerie
- kyste simple de 3 à 5 cm
- préménopausée : pas de suivi
- postménopausique : suivi à 1 an
- kyste simple de 5 à 10 cm
- préménopausée : suivi à 1 an
- postménopausique : suivi à 1 an
- kyste uniloculaire non simple mais lisse OU kyste biloculaire lisse < 3 cm
- préménopausée : pas de suivi
- postménopausique : suivi à 1 an
- kyste uniloculaire non simple mais lisse OU kyste biloculaire lisse de 3 à 10 cm
- préménopausée : suivi à 6 mois
- postménopausique : suivi à 6 mois
- lésions présentant des « caractéristiques échographiques classiques » des suivantes, mais pouvant faire l’objet de recommandations spécifiques et mesurer < 10 cm :
O-RADS US 3
Faible risque de malignité (1 % à < 10 %) – nécessite une orientation vers un spécialiste en échographie ou un gynécologue en vue d’une IRM
- uniloculaire ou biloculaire > 10 cm (simples ou non simples)
- lésions ressemblant à des dermoïdes typiques, des endométriomes ou des kystes hémorragiques > 10 cm
- kyste multiloculaire < 10 cm paroi interne lisse avec score de couleur 1-3
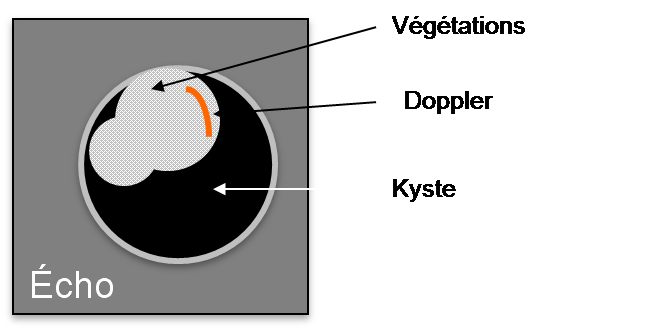
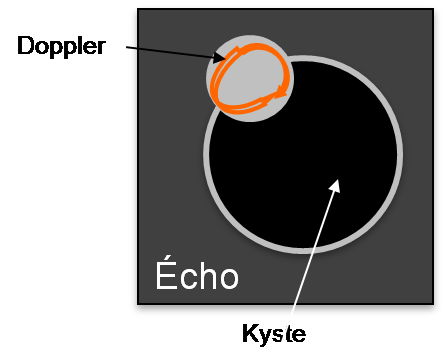
- lésion solide – contour extérieur lisse, toute taille, score de couleur 1
- lésion solide – contour extérieur lisse, toute taille, score de couleur 2-3 avec ombrage
- kyste uniloculaire irrégulier de toute taille
O-RADS US 4
Lésions présentant un risque intermédiaire de malignité (10 % à < 50 %) – nécessitent un examen par un spécialiste en échographie ou une IRM ainsi qu’une prise en charge par un gynécologue avec un soutien en oncologie gynécologique ou uniquement par un oncologue gynécologique
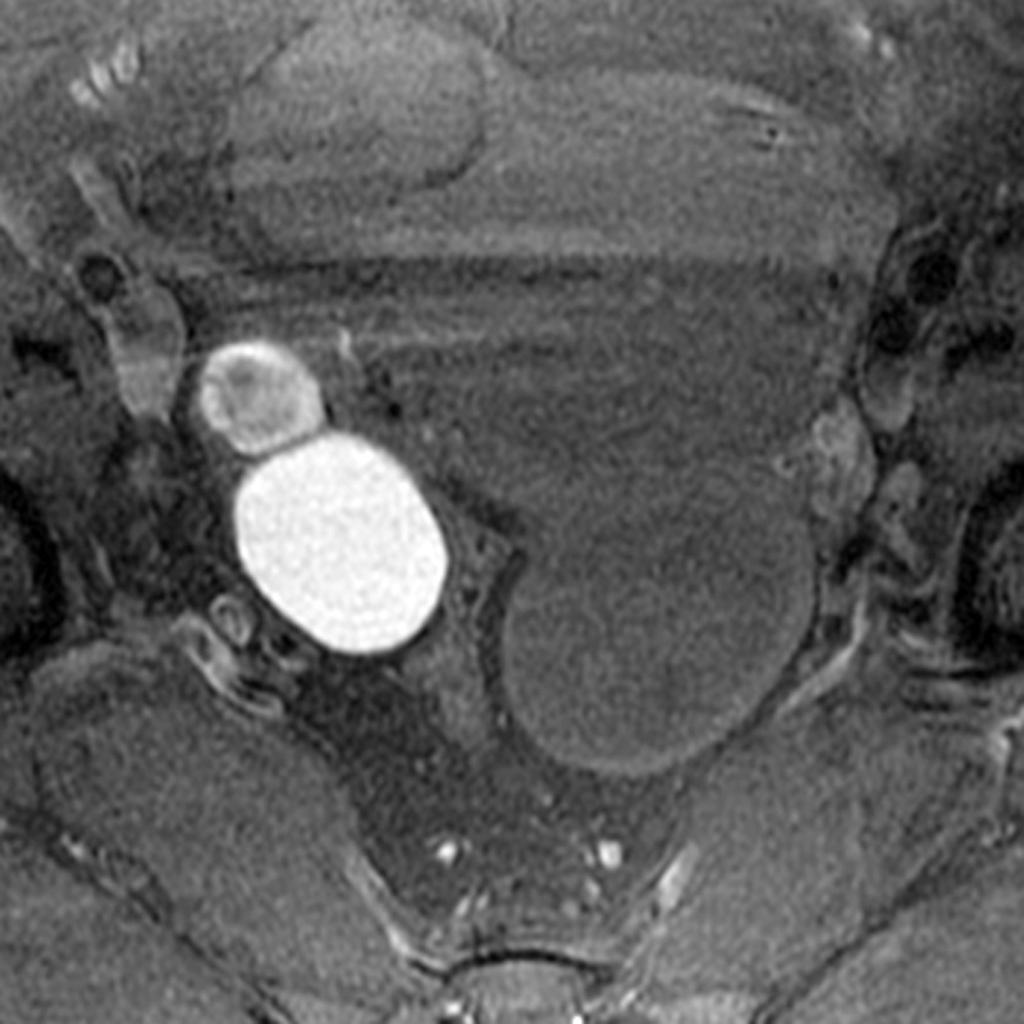
- kyste uniloculaire avec une composante solide, toute taille, 1 à 3 projections papillaires, tout score de couleur
- kyste multiloculaire avec composante solide, toute taille, score de couleur 1-2
- kyste multiloculaire sans composante solide
- >10 cm, paroi intérieure lisse avec score de couleur 1-3
- paroi intérieure lisse de toute taille avec un score de couleur de 4
- toute taille avec une paroi interne irrégulière ou des cloisons irrégulières de toute couleur
- solide – contour extérieur lisse, toutes tailles, score de couleur 2-3
- kyste biloculaire irrégulier de toute taille, sans composants solides
O-RADS US 5
Lésions à haut risque de malignité (≥ 50 %) – nécessite une orientation vers un gynécologue-oncologue
- présence d’ ascite / nodularité péritonéale
- kyste uniloculaire avec 4 projections papillaires ou plus
- kyste multiloculaire/biloculaire avec une composante solide – score de couleur 3-4
- lésion solide – contour extérieur lisse, toute taille, score de couleur 4
- lésion solide – contour irrégulier, toute taille, toute couleur
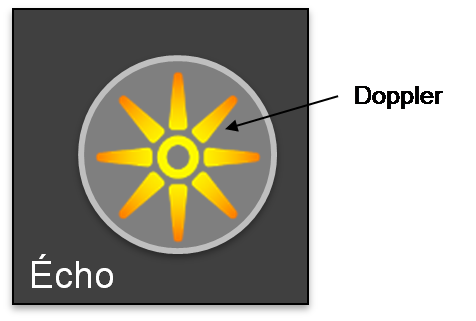
Indicateur de notation des couleurs (CS)
- CS1 : pas de flux
- CS2 : débit minimal
- CS3 : débit modéré
- CS4 : fort débit
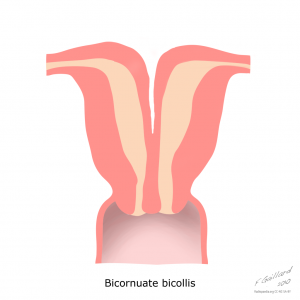
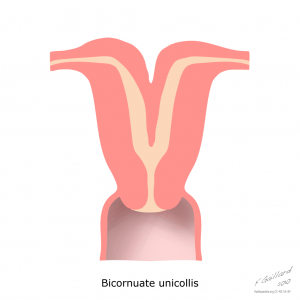
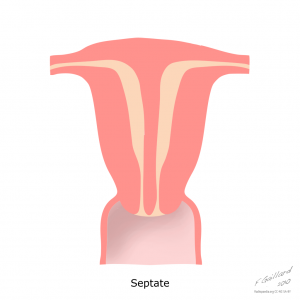
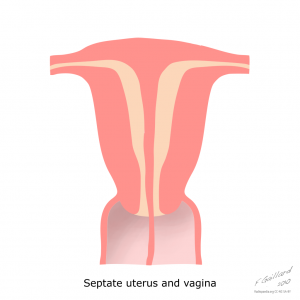
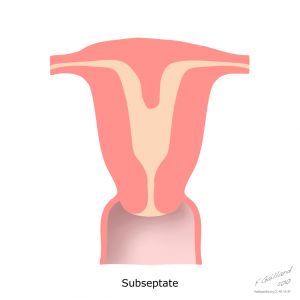
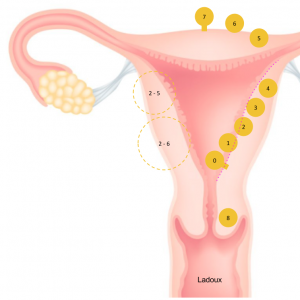
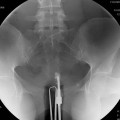
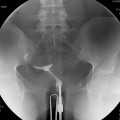
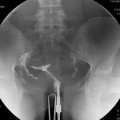



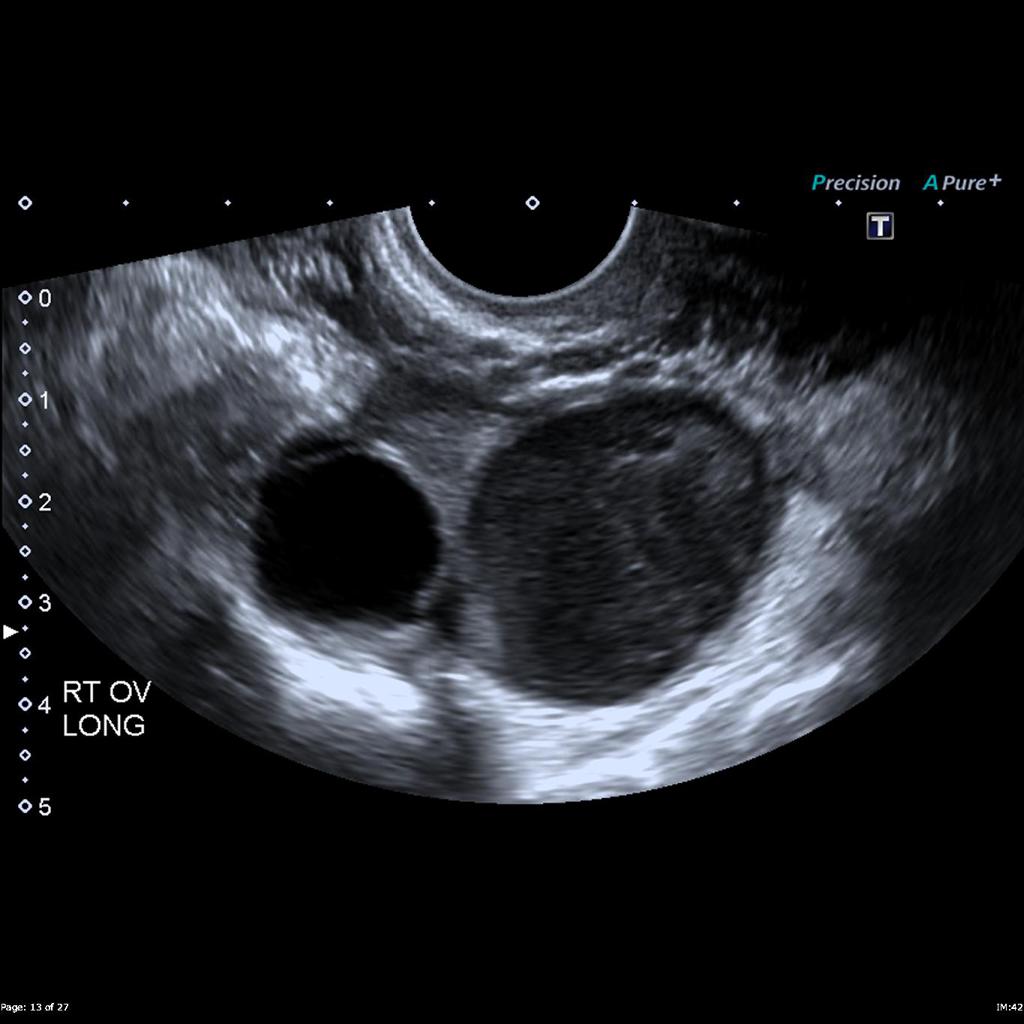
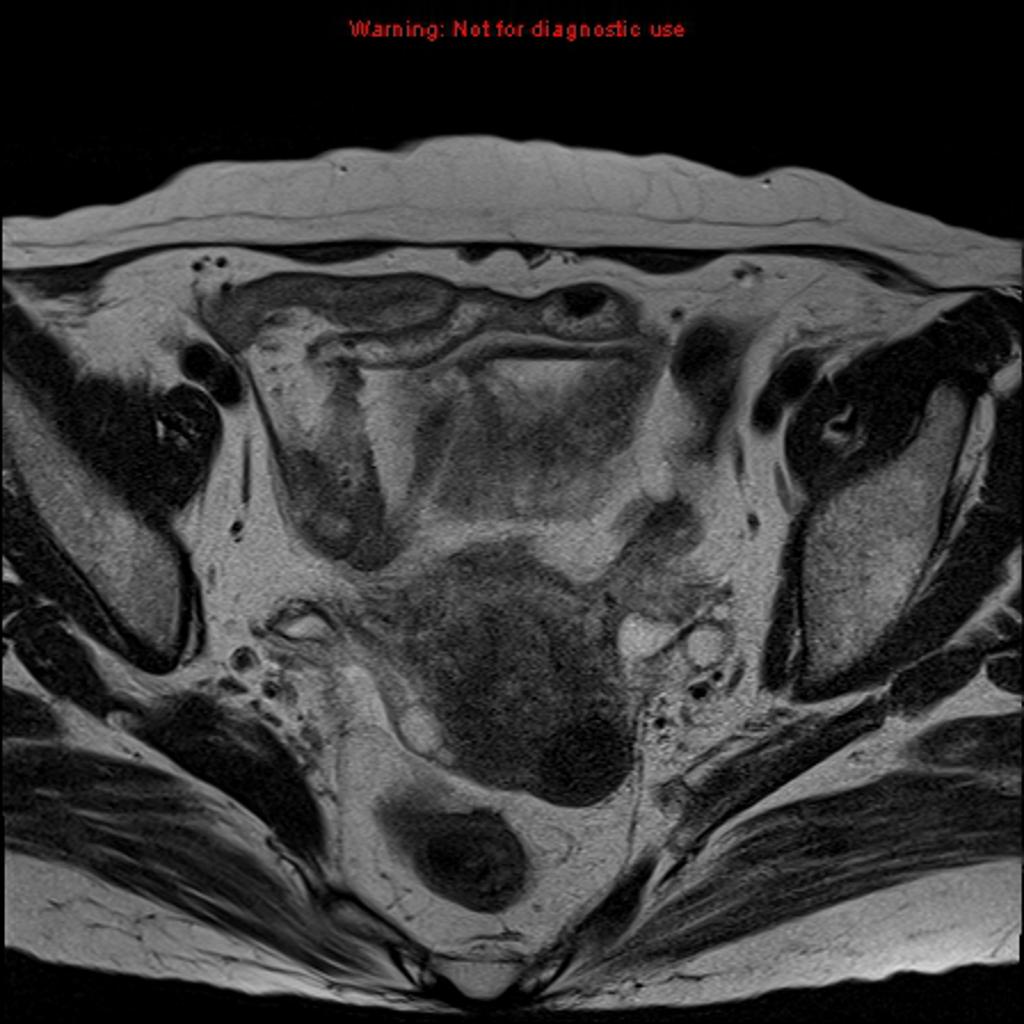
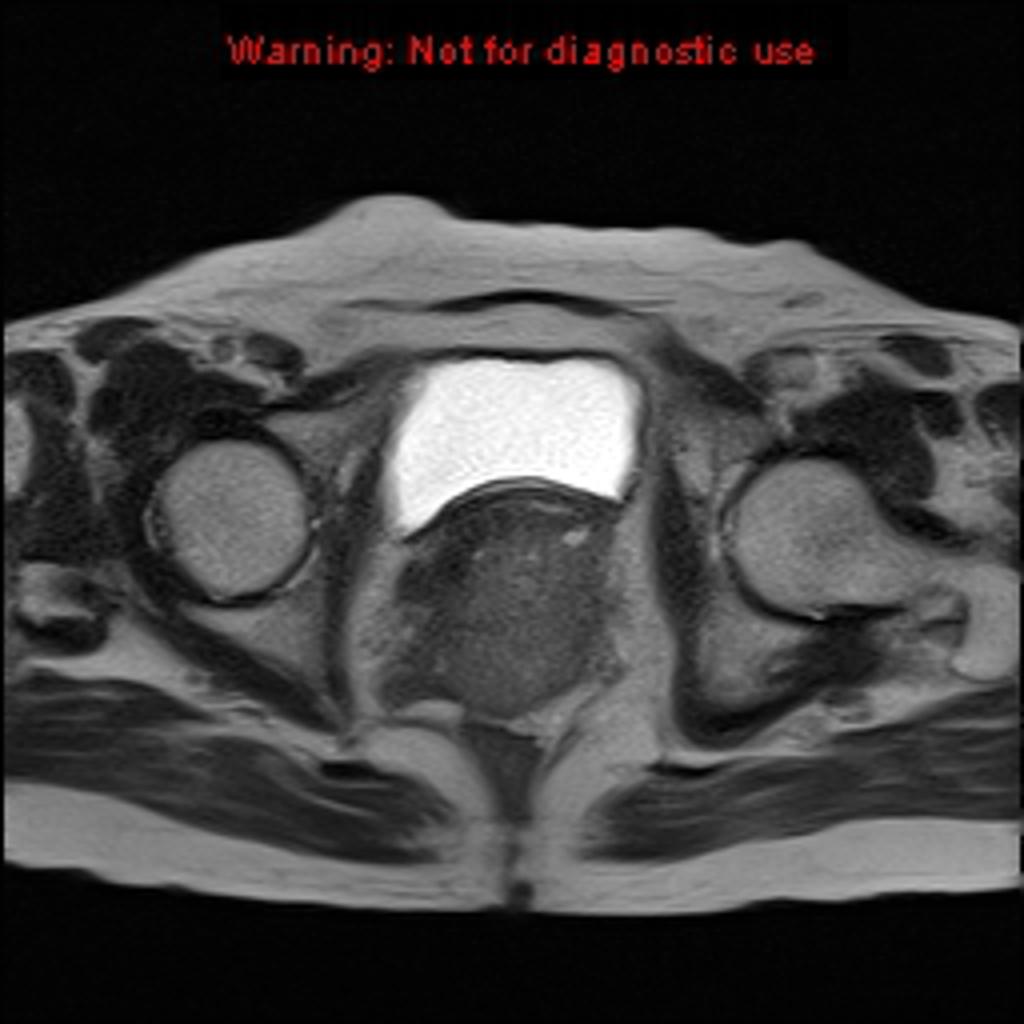
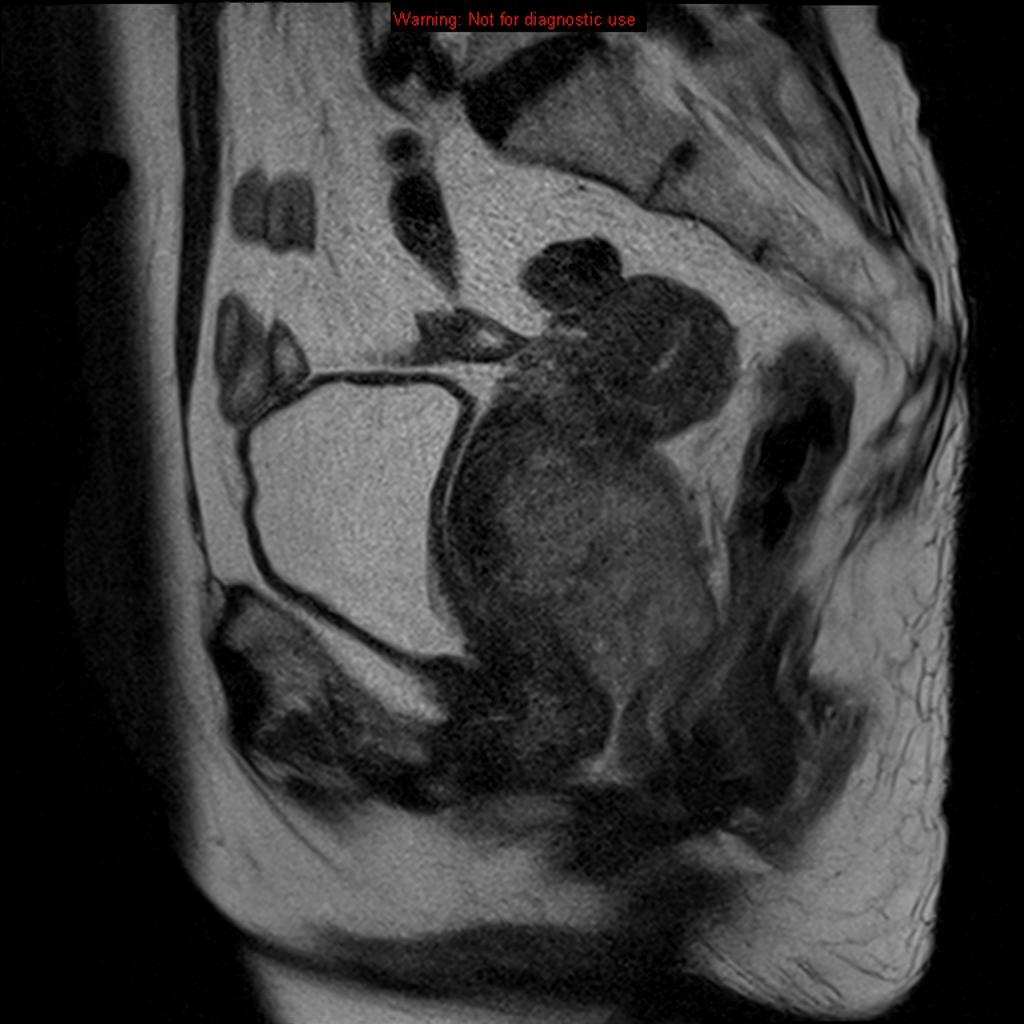
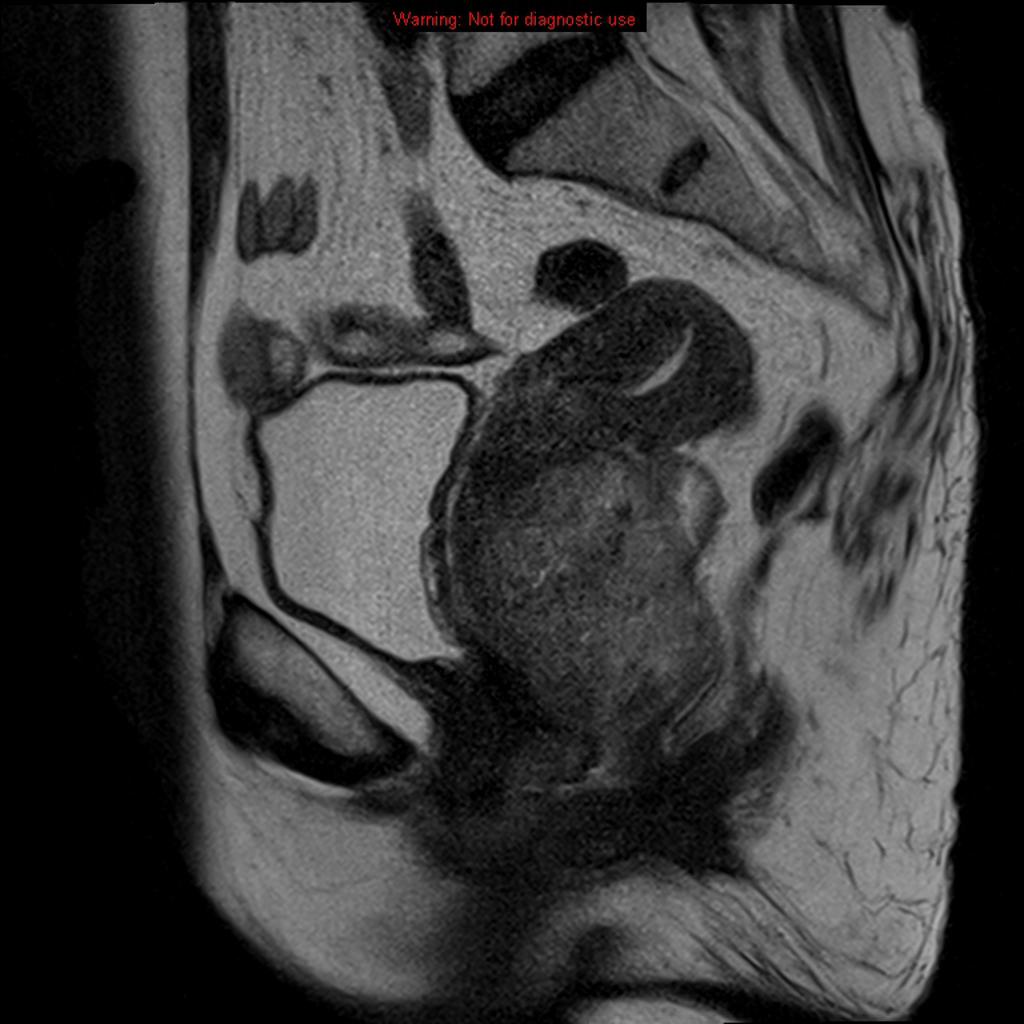
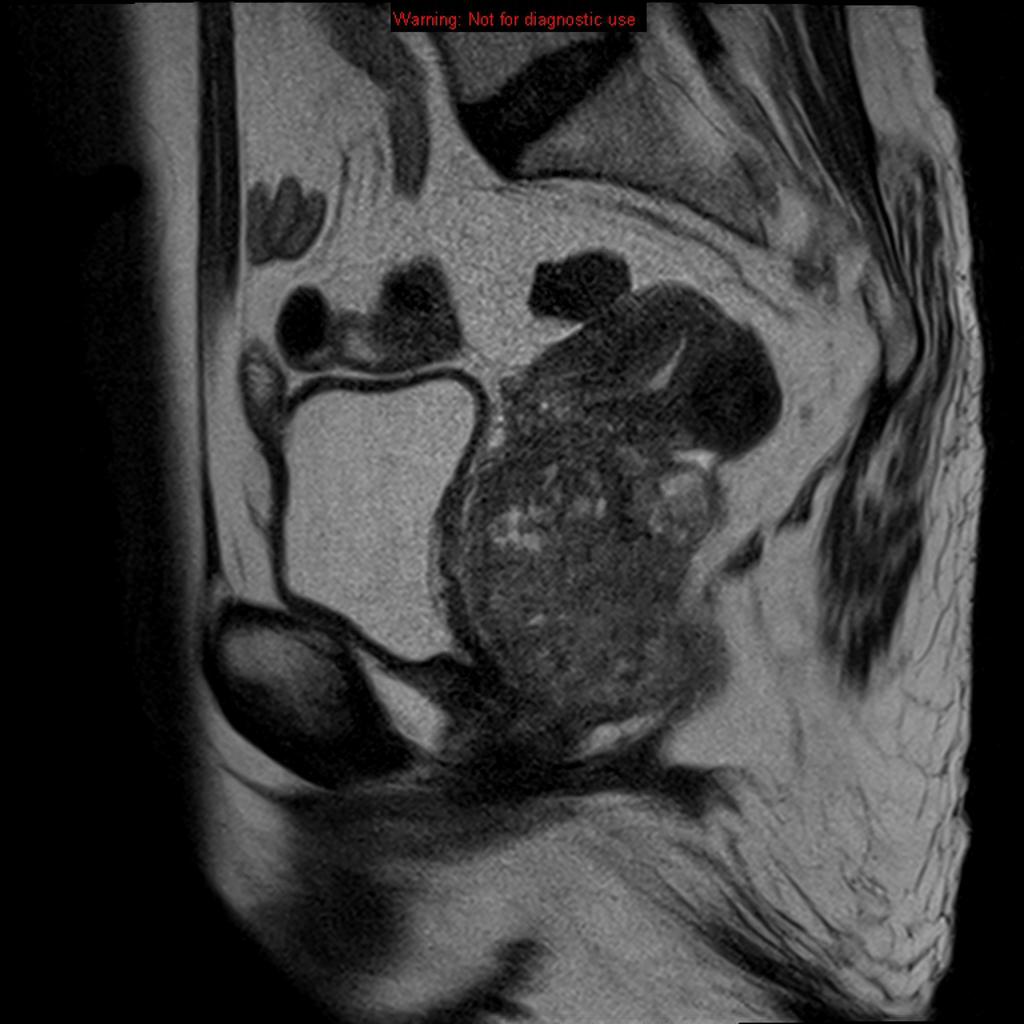
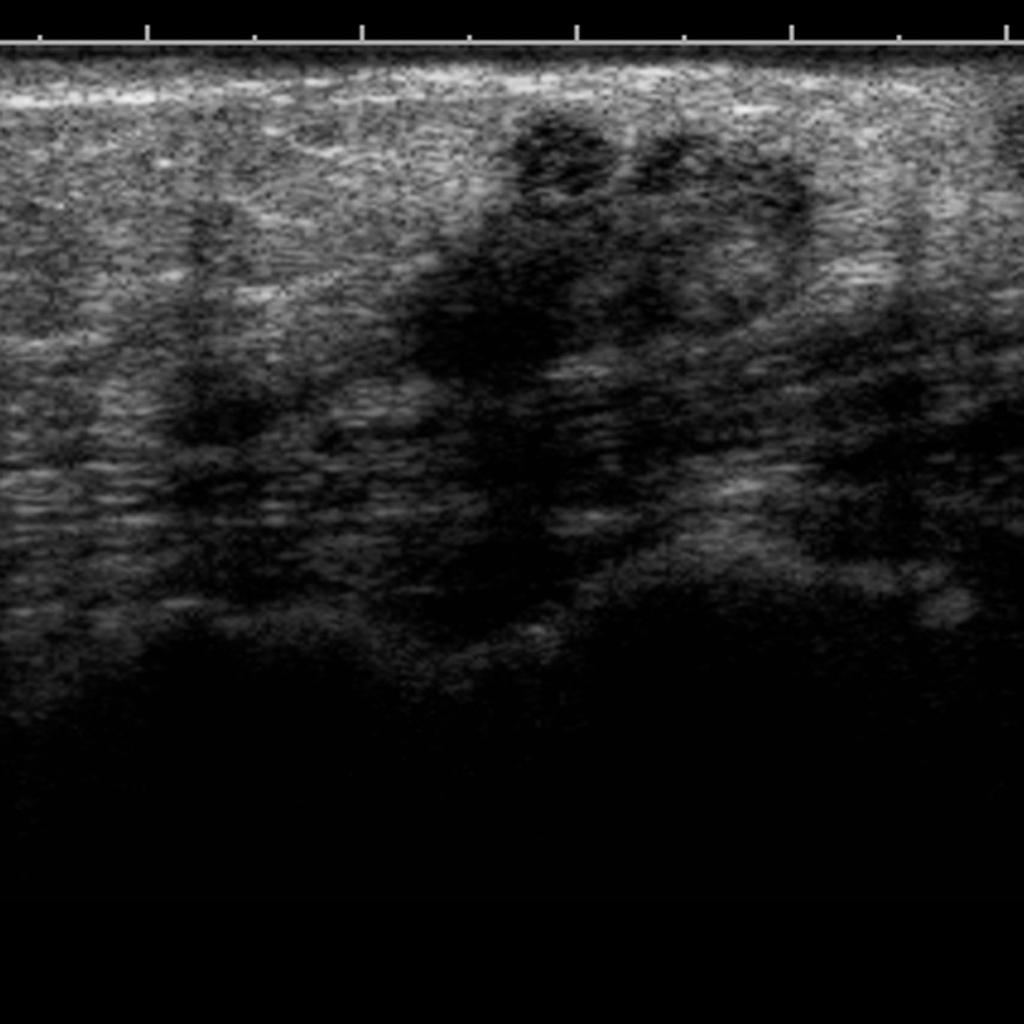
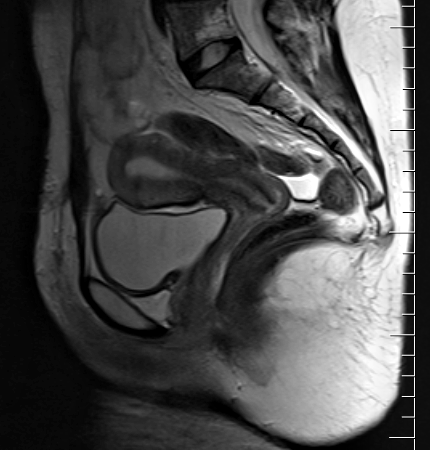
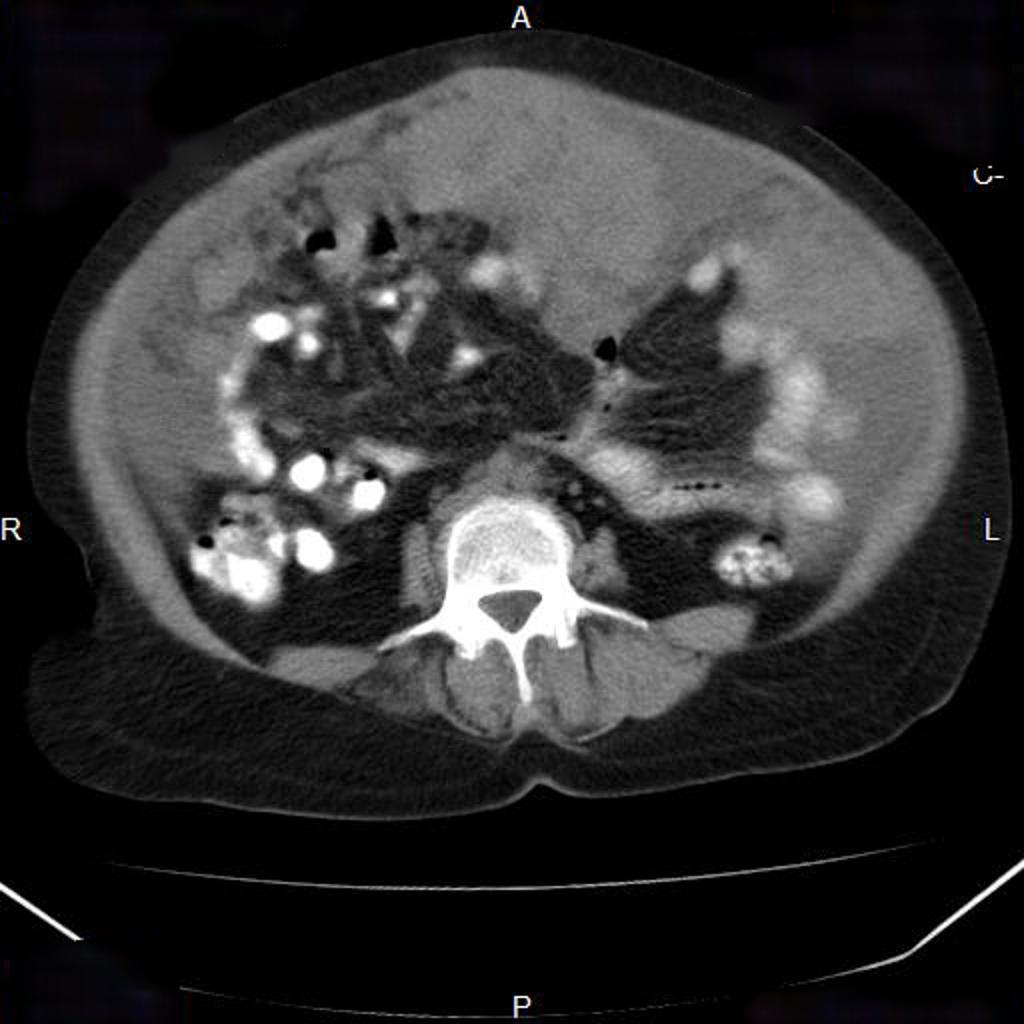
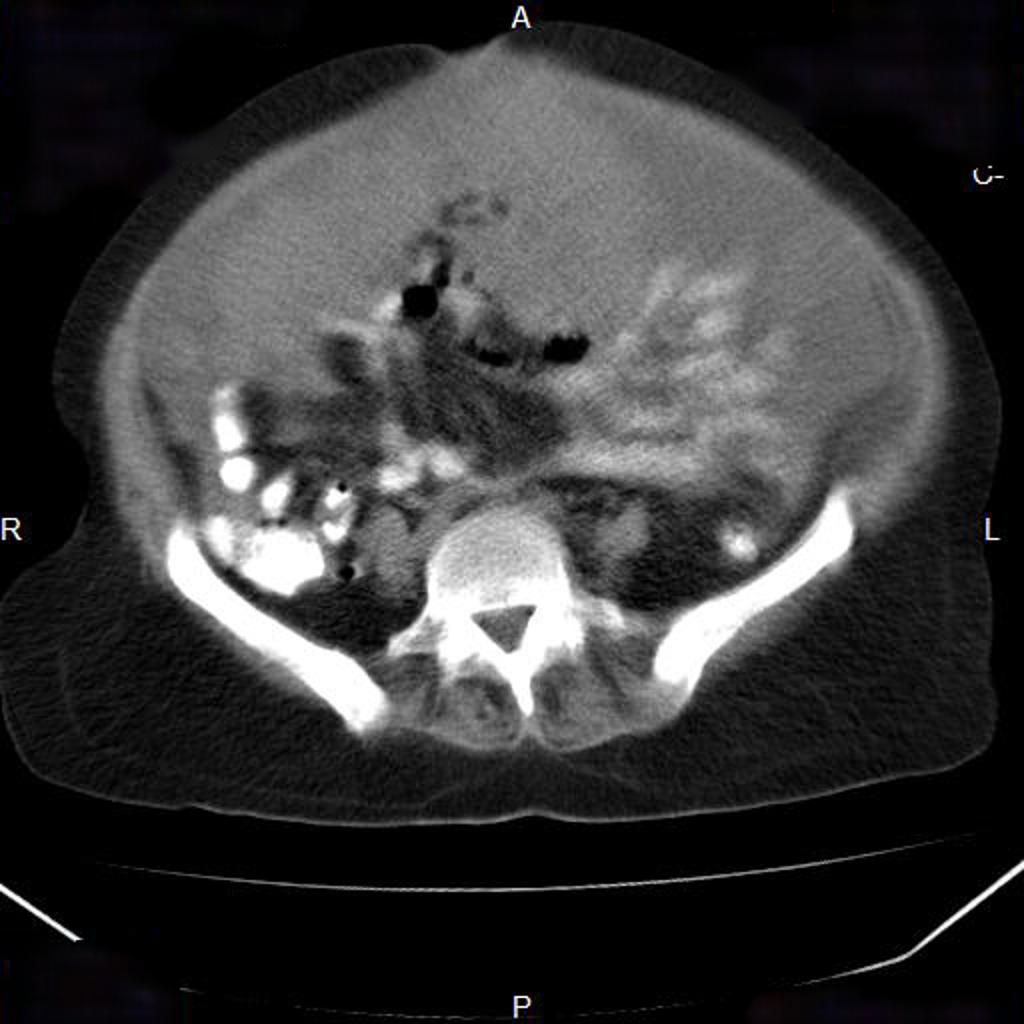
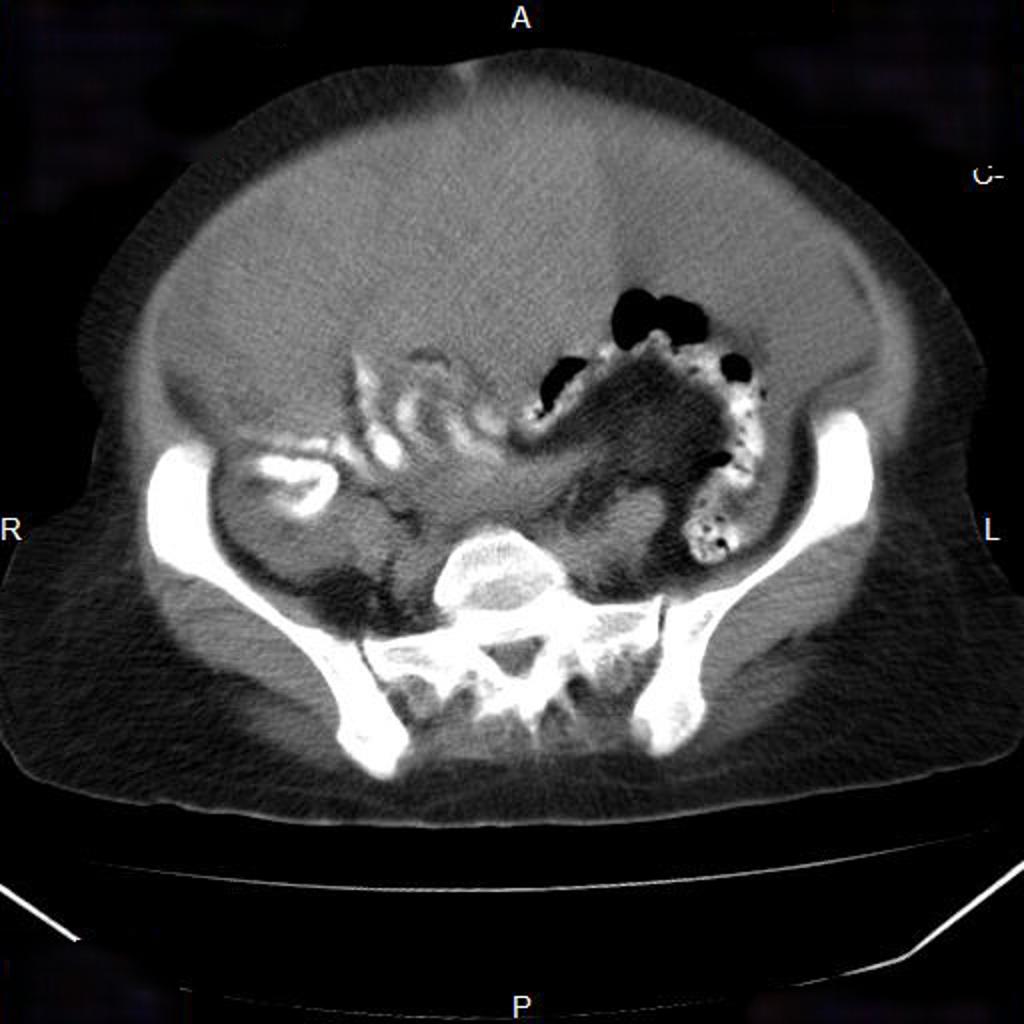
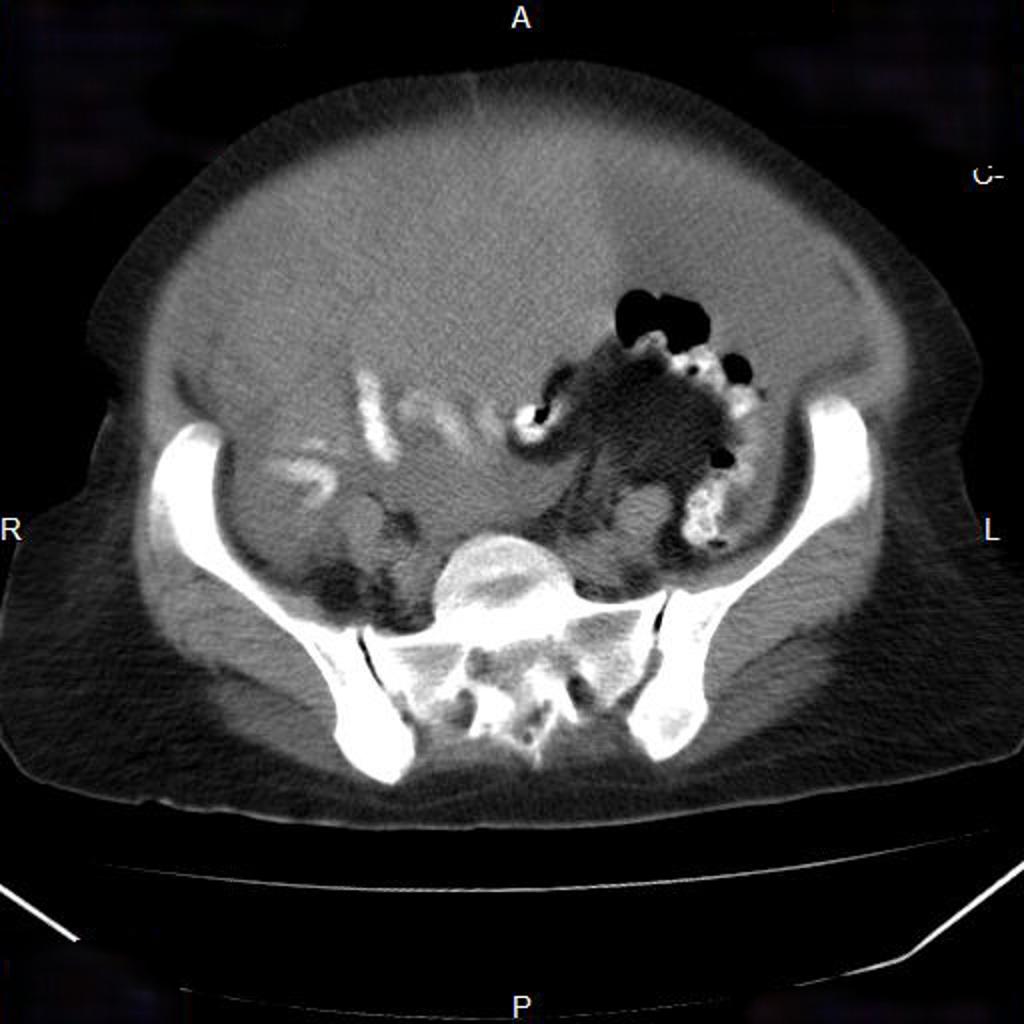
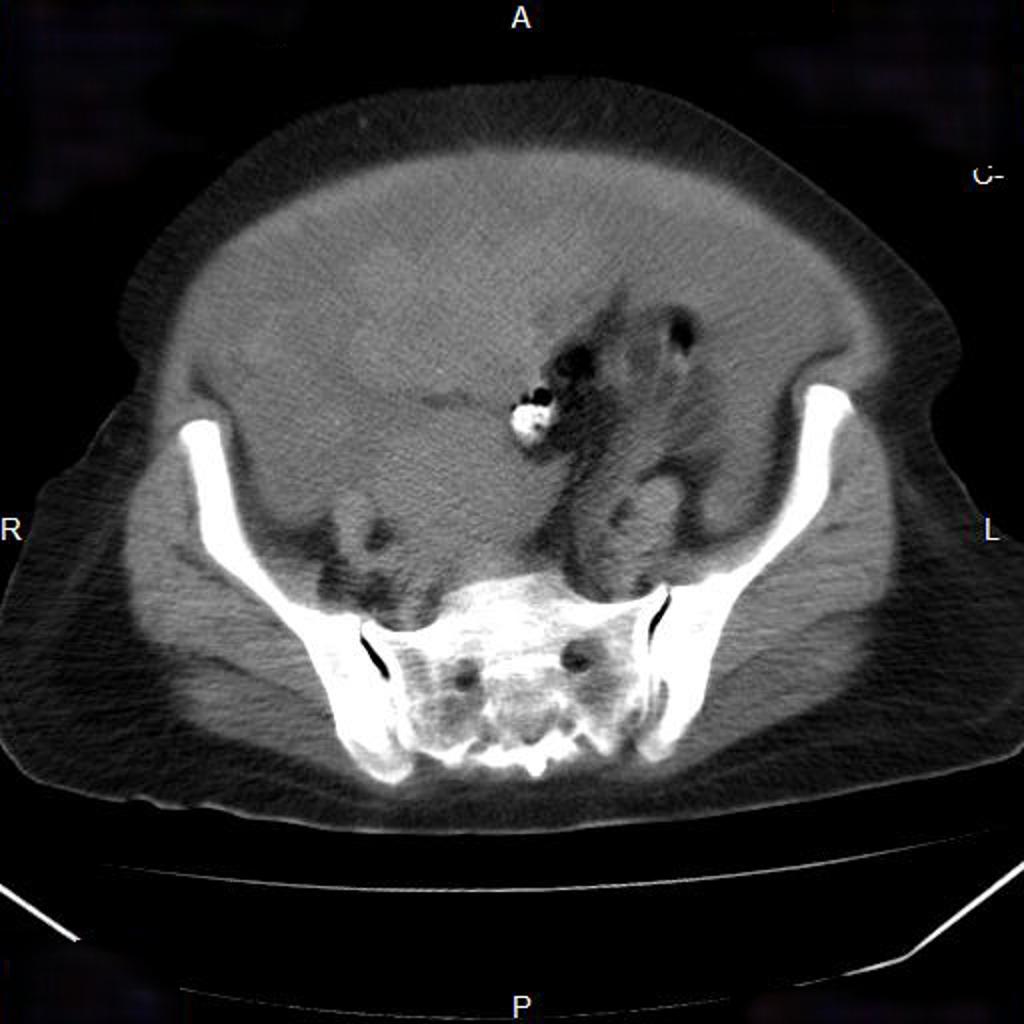
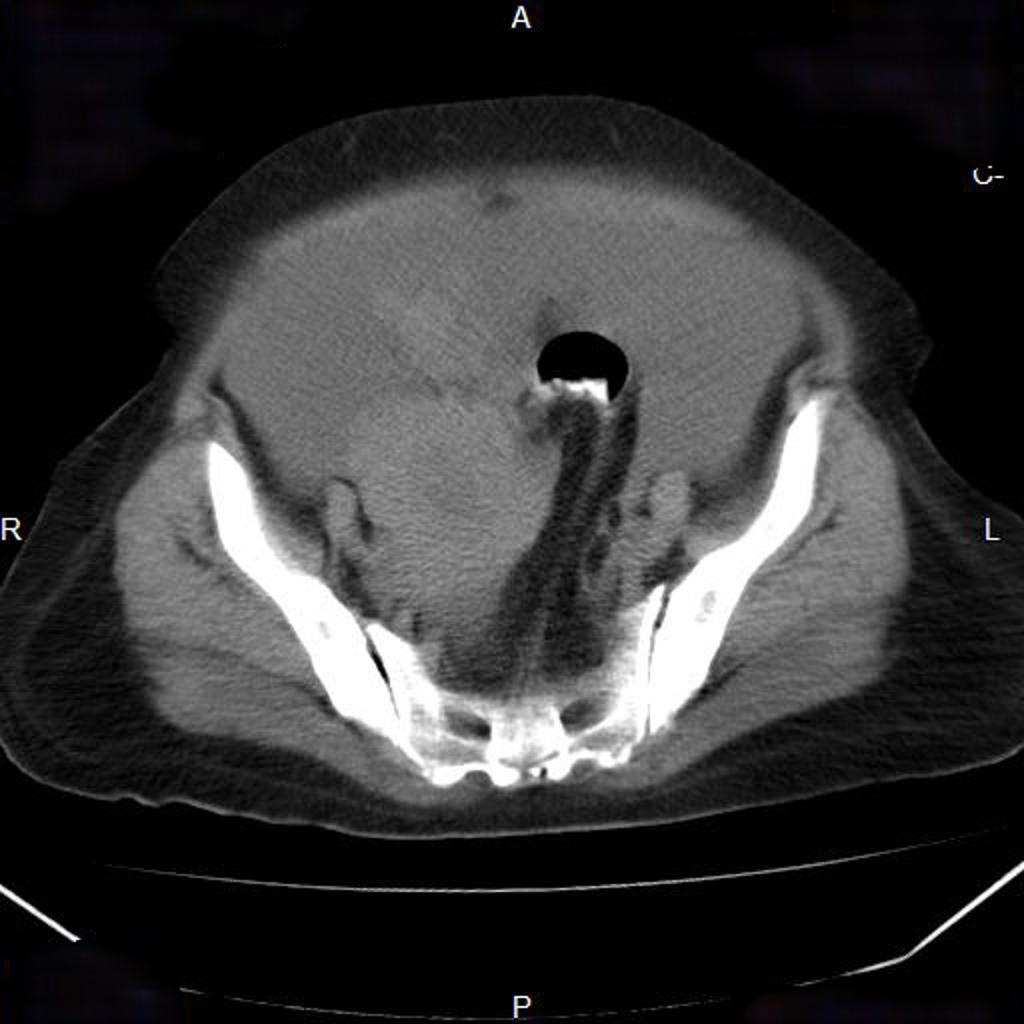
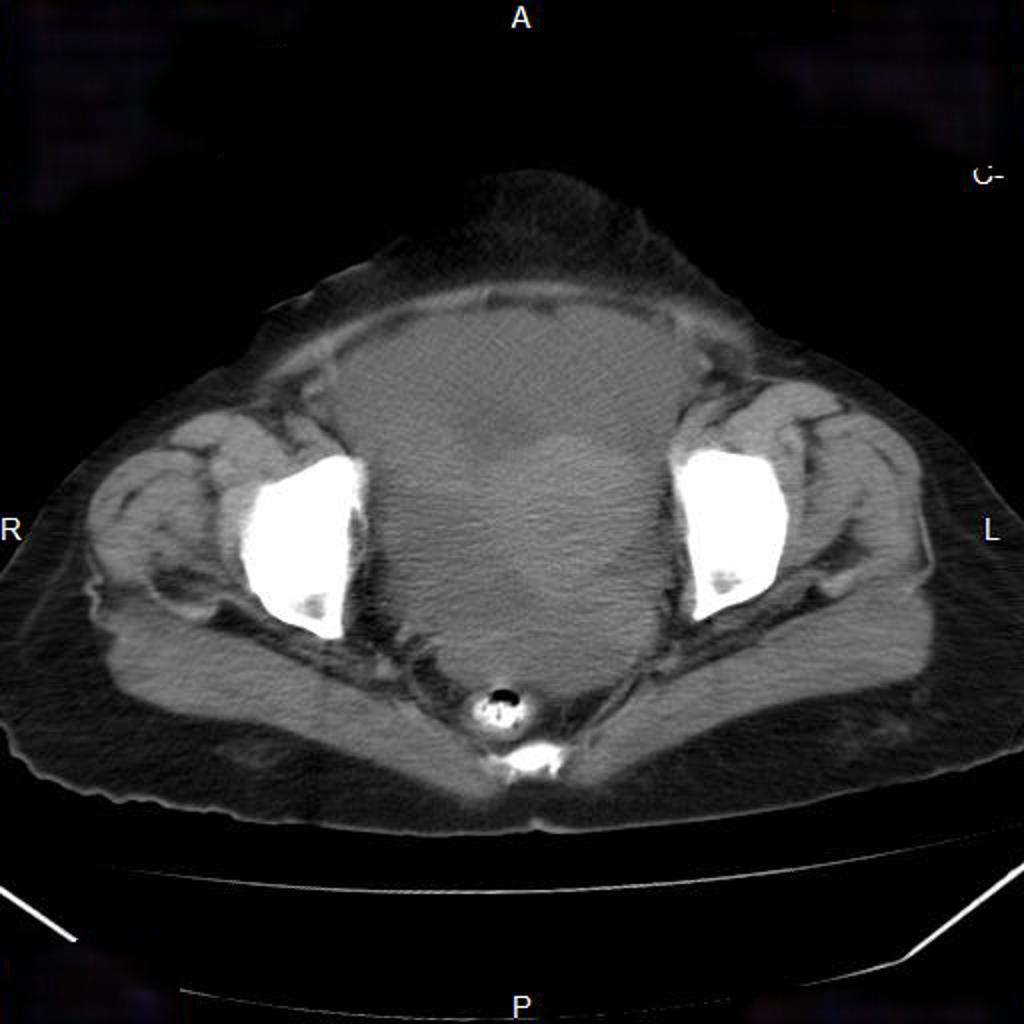
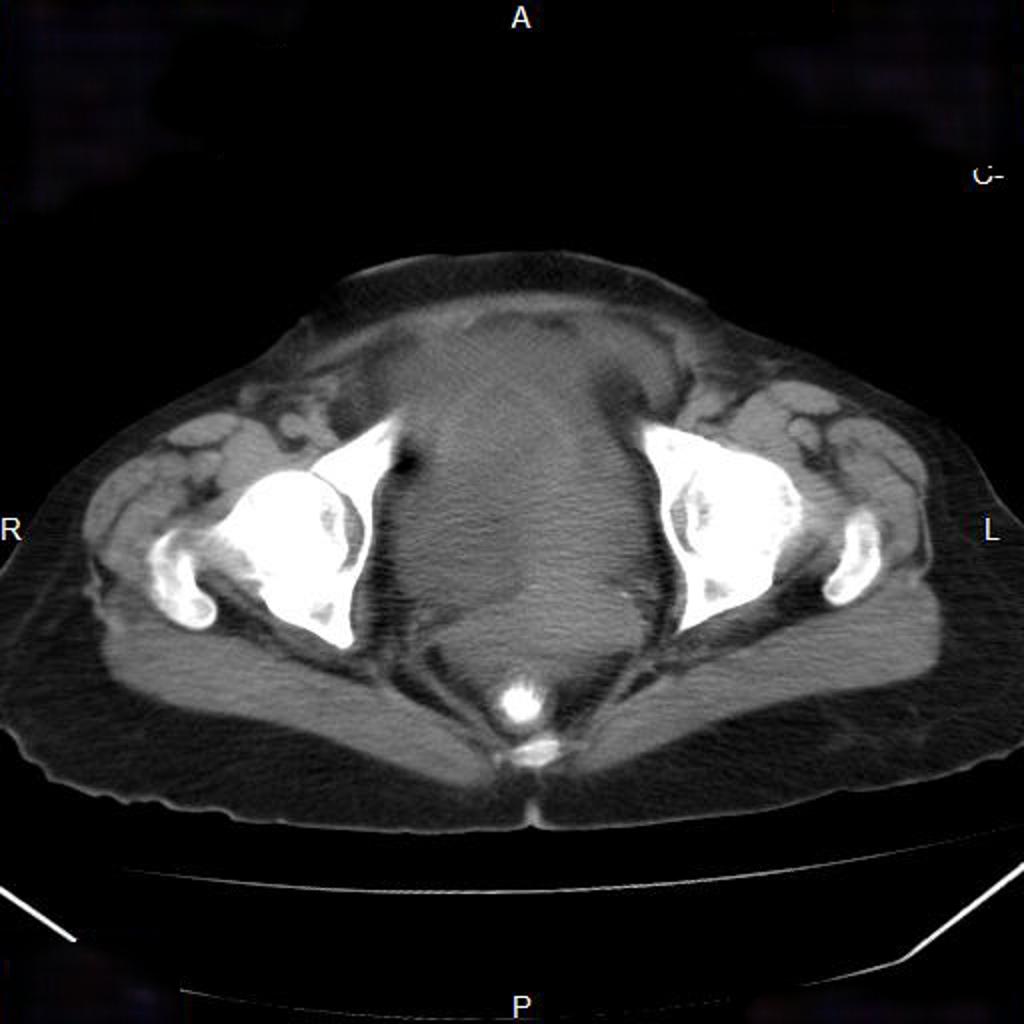
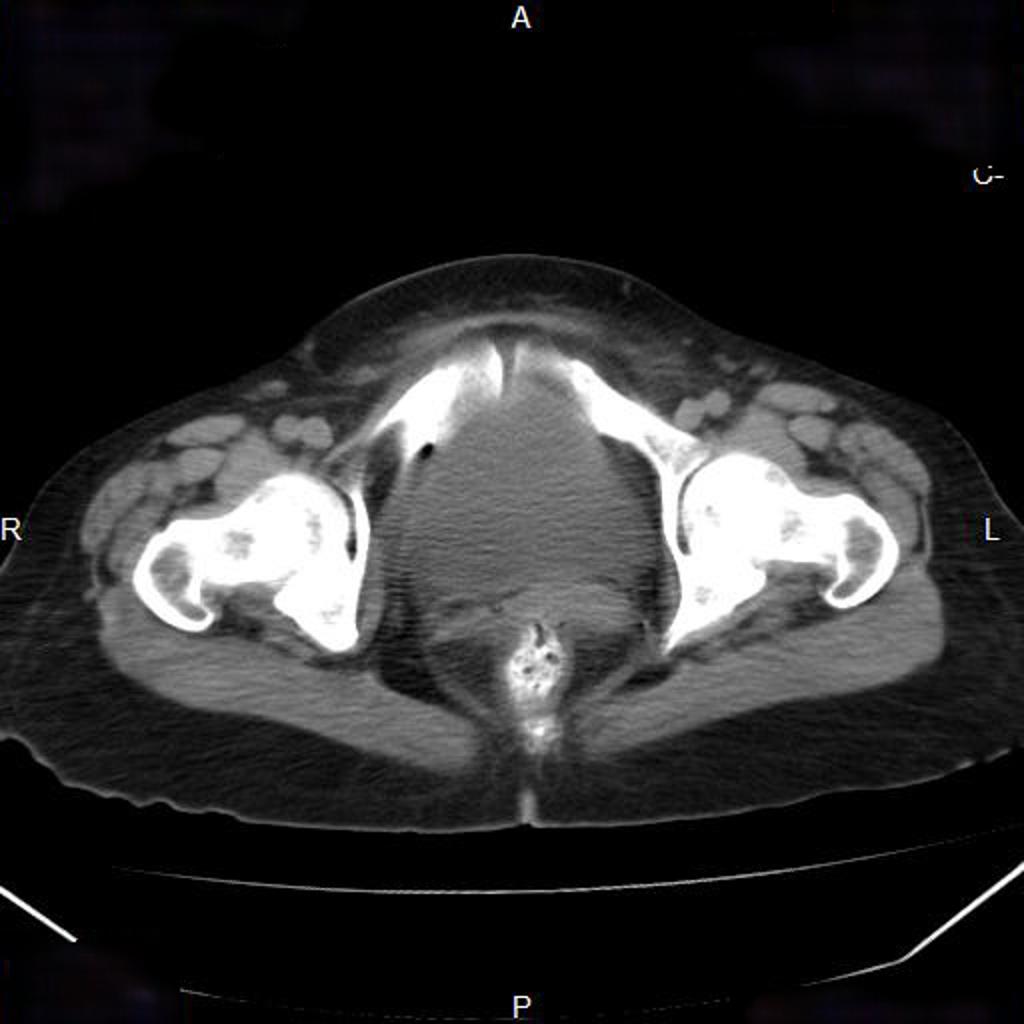
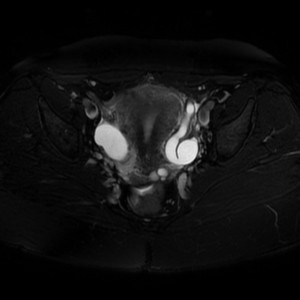
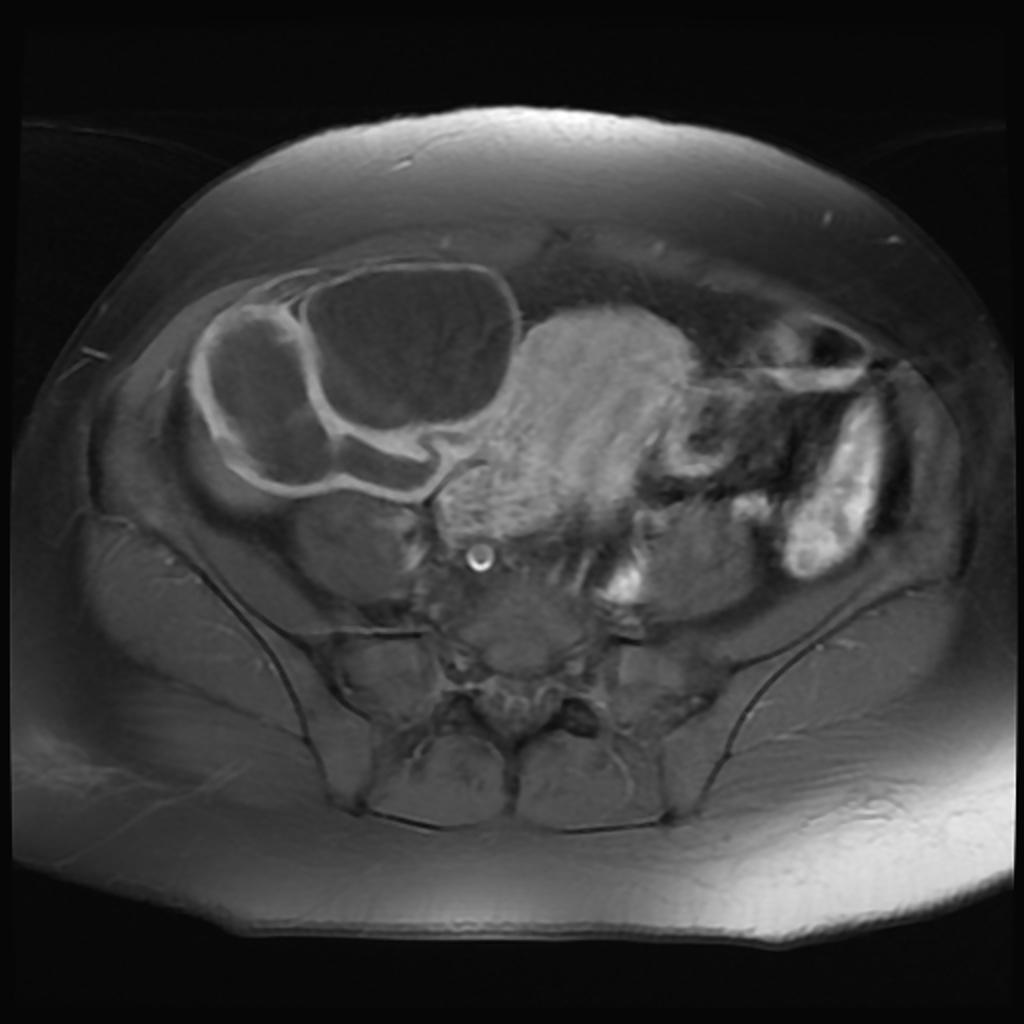
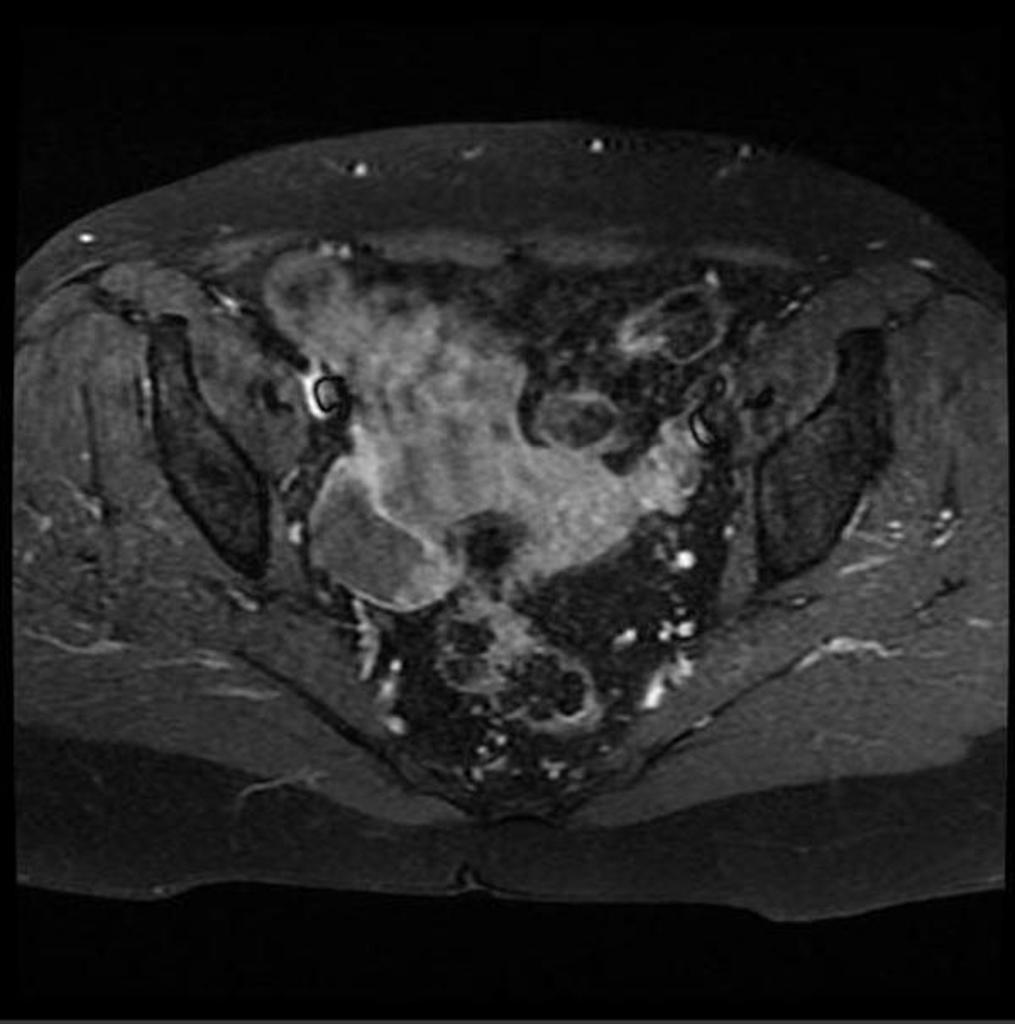 Case courtesy of
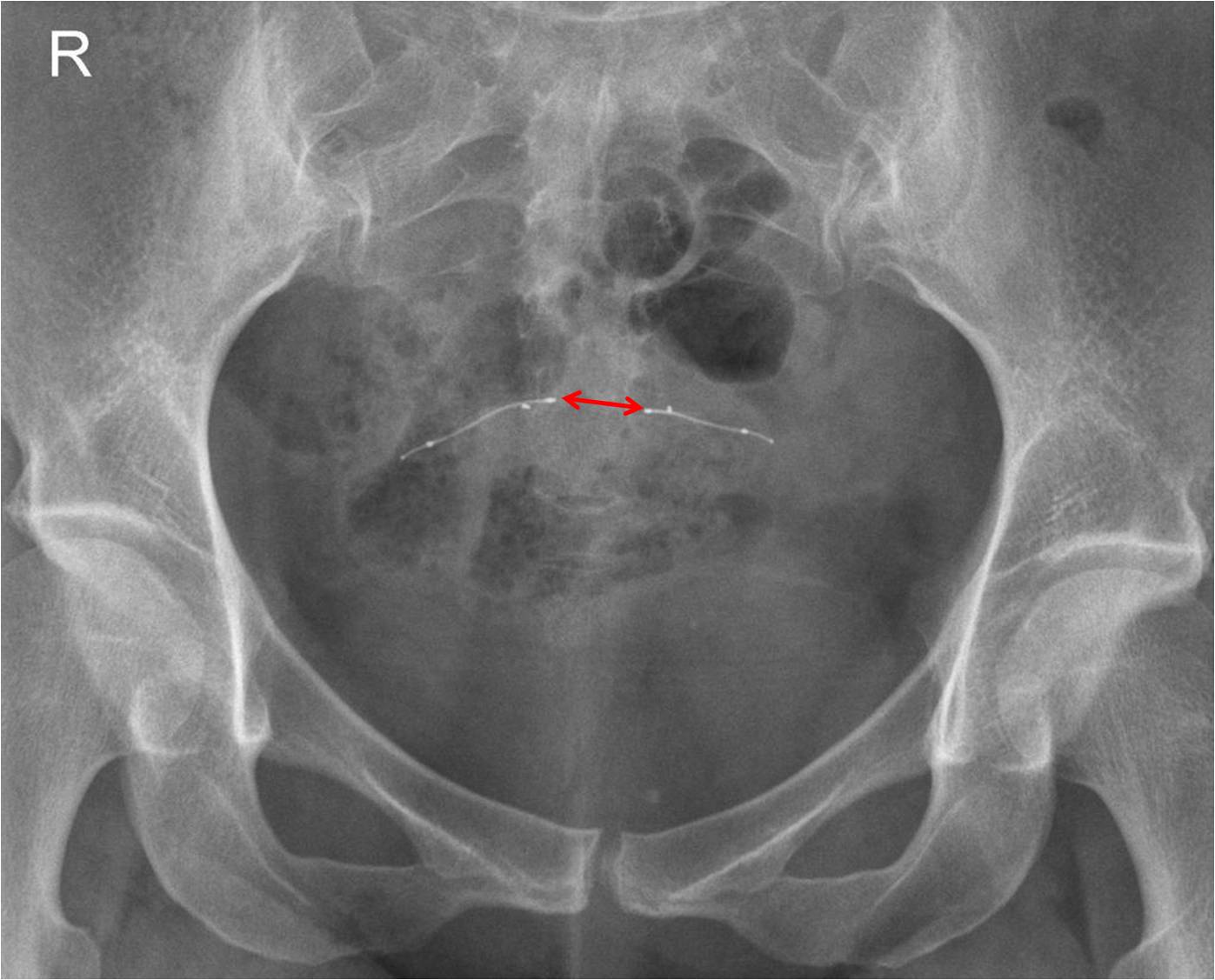
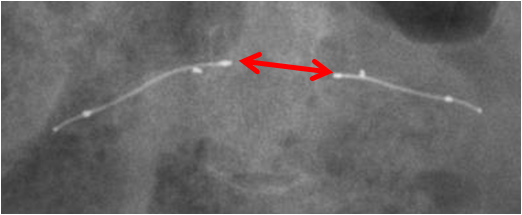
Case courtesy of  Réaliser un ASP de face stricte et éventuelle rotation pour être dans le plan de l’utérus.
Réaliser un ASP de face stricte et éventuelle rotation pour être dans le plan de l’utérus.