- 10% des tumeurs cérébrales – enfant 1ère / 3ème décade
- 30% des tumeurs intracrâniennes < 3 ans
- 30% tumeurs médullaires de l’enfant
- 50% tumeurs gliales médullaires de l’adulte
- Pic : 40-50 ans, bénin dans 80% des cas
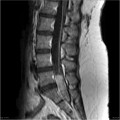
- Cône médullaire (50%) et cervical
- Parfois révélés par une HSA
- Cellules épendymaires
- Tumeur à croissance lente WHO II ou III
- Pronostic : 60 à 70% de survie a 5 ans, récidive locale fréquente
- Atteinte ch 22 -> Neurofibromatose de type 2 (S. M. E.)
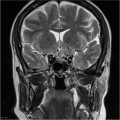
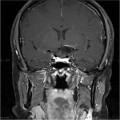
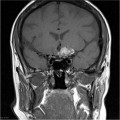
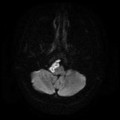
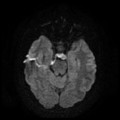
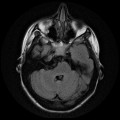
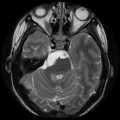
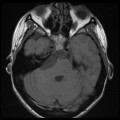
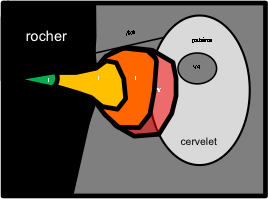
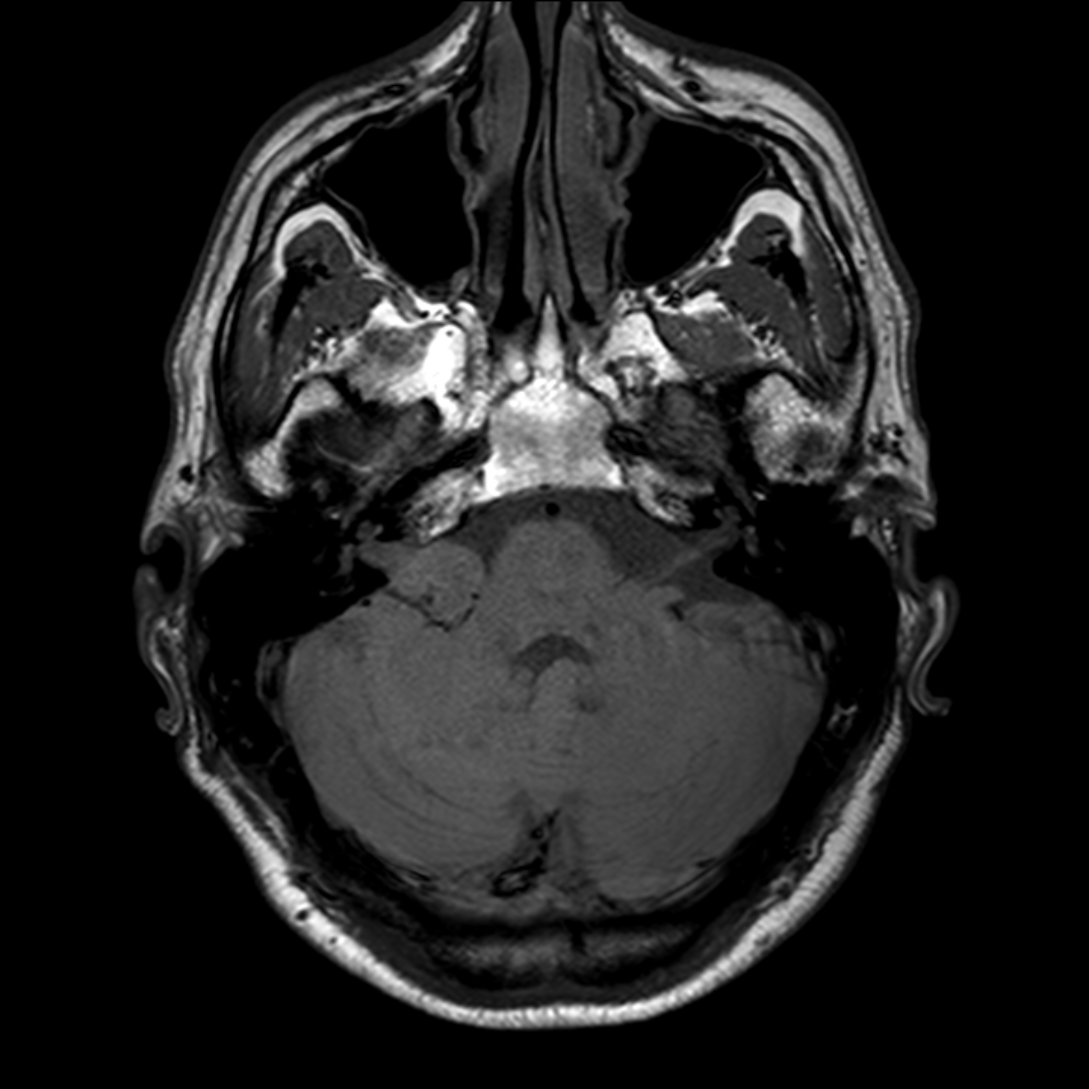
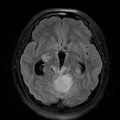
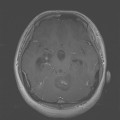
- Localisation
- Structure
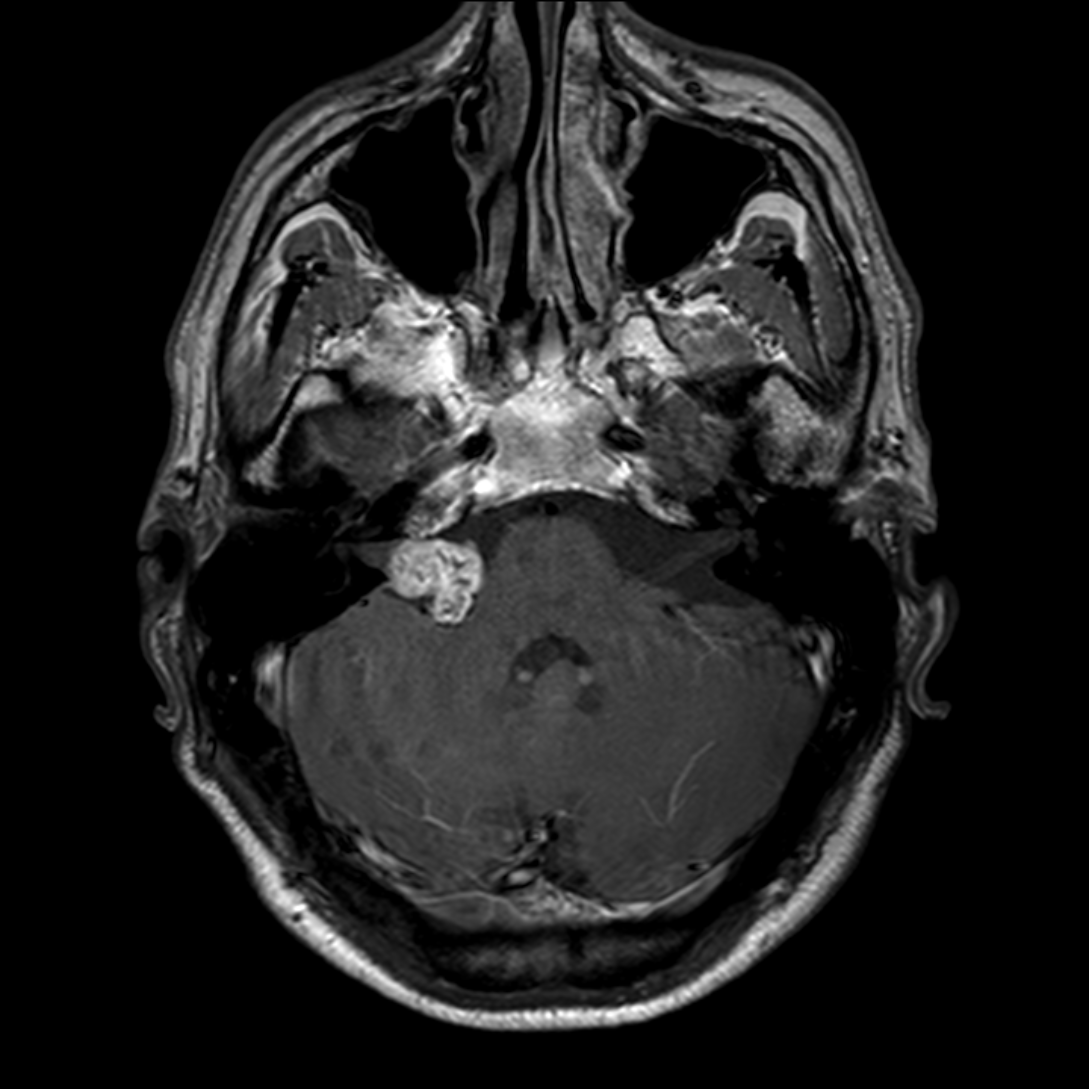
- Tumeur lobulée
- Ca++
- Hémorragie possibles.
- Refoule les structures adjacentes
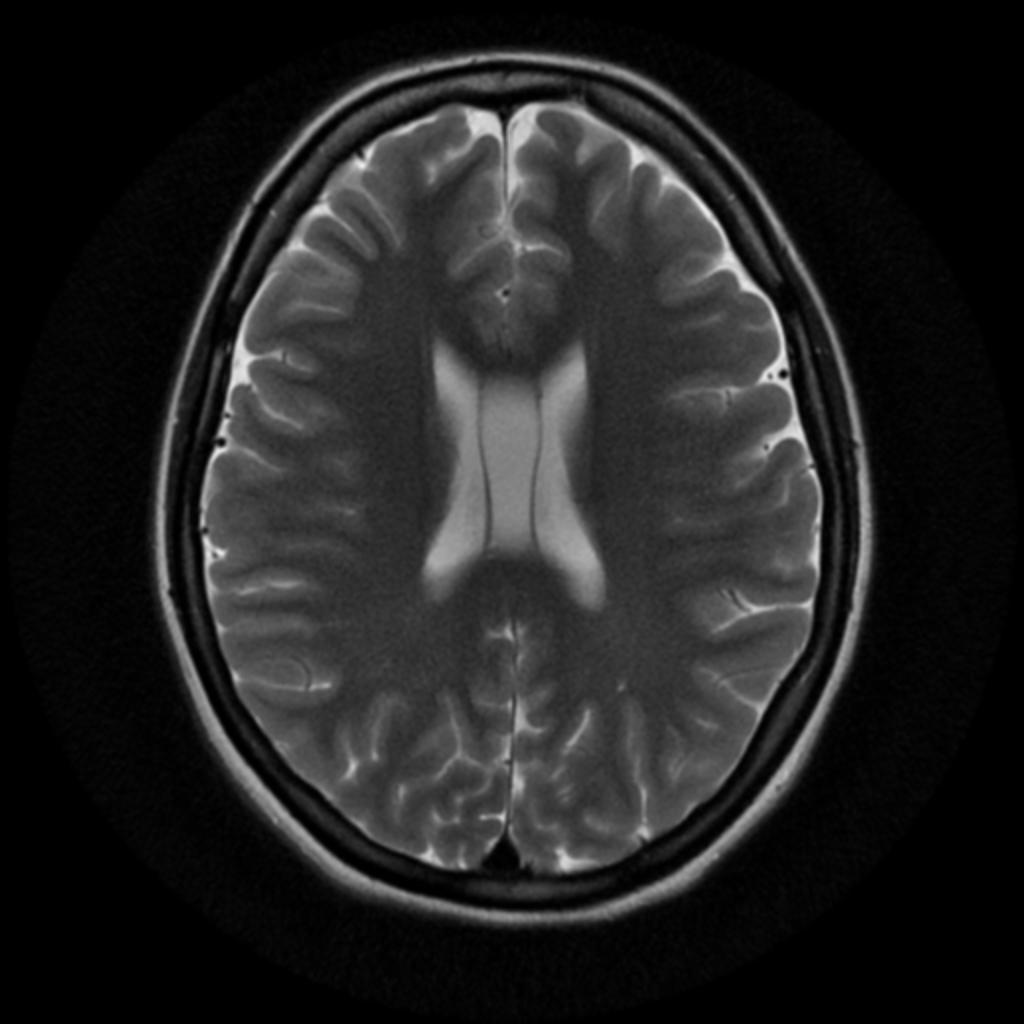
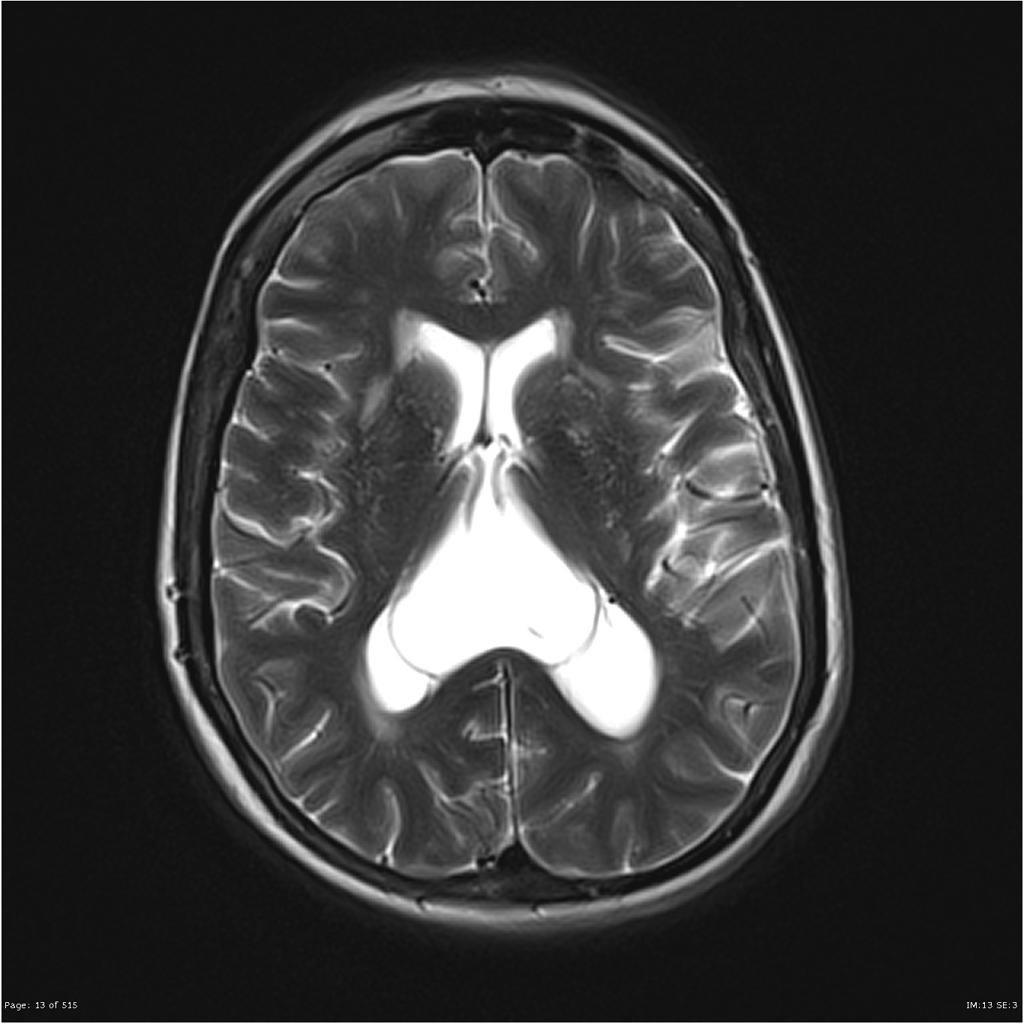
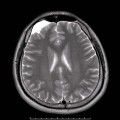
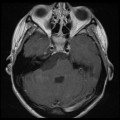
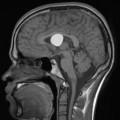
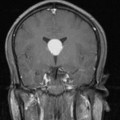
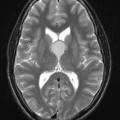
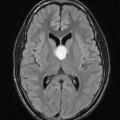
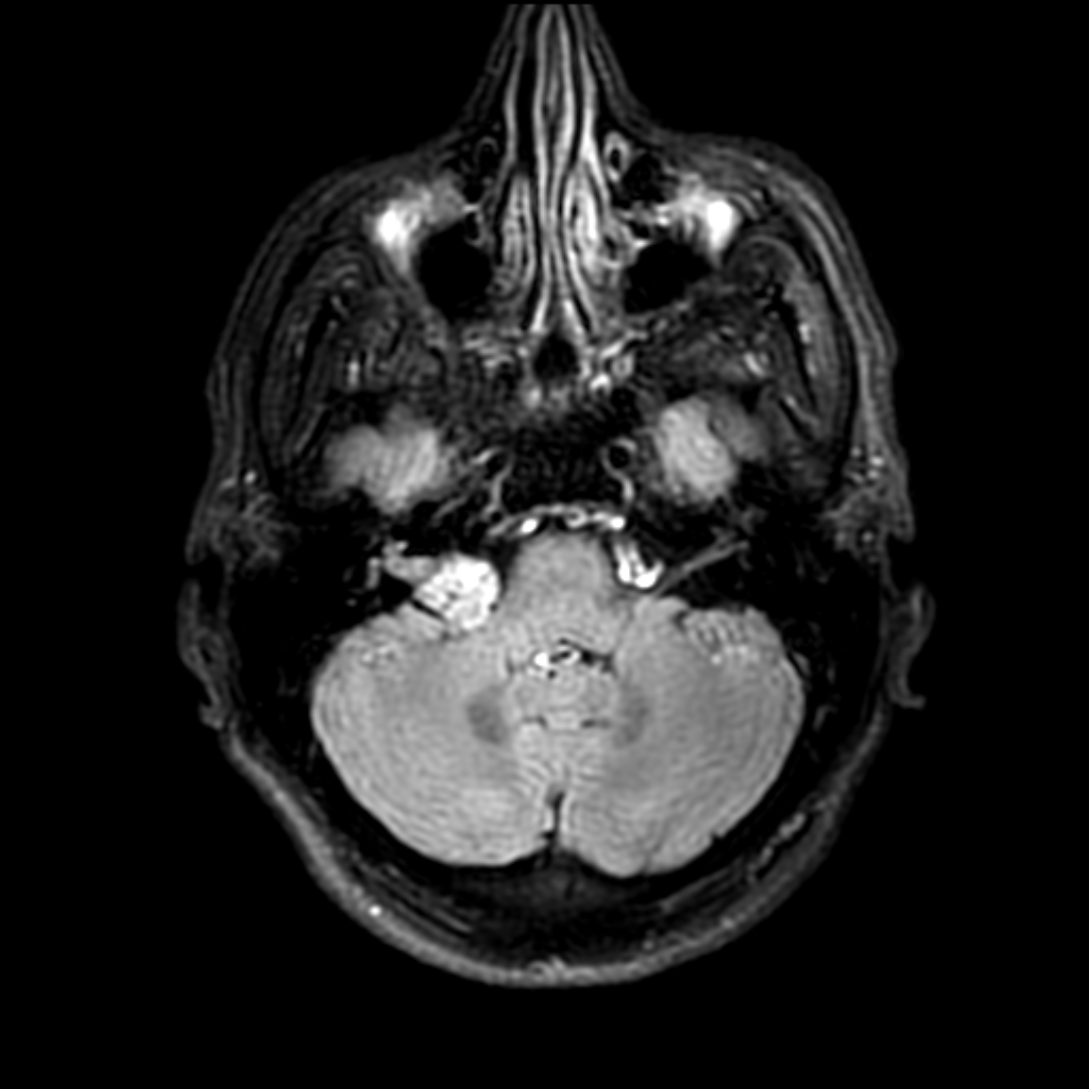
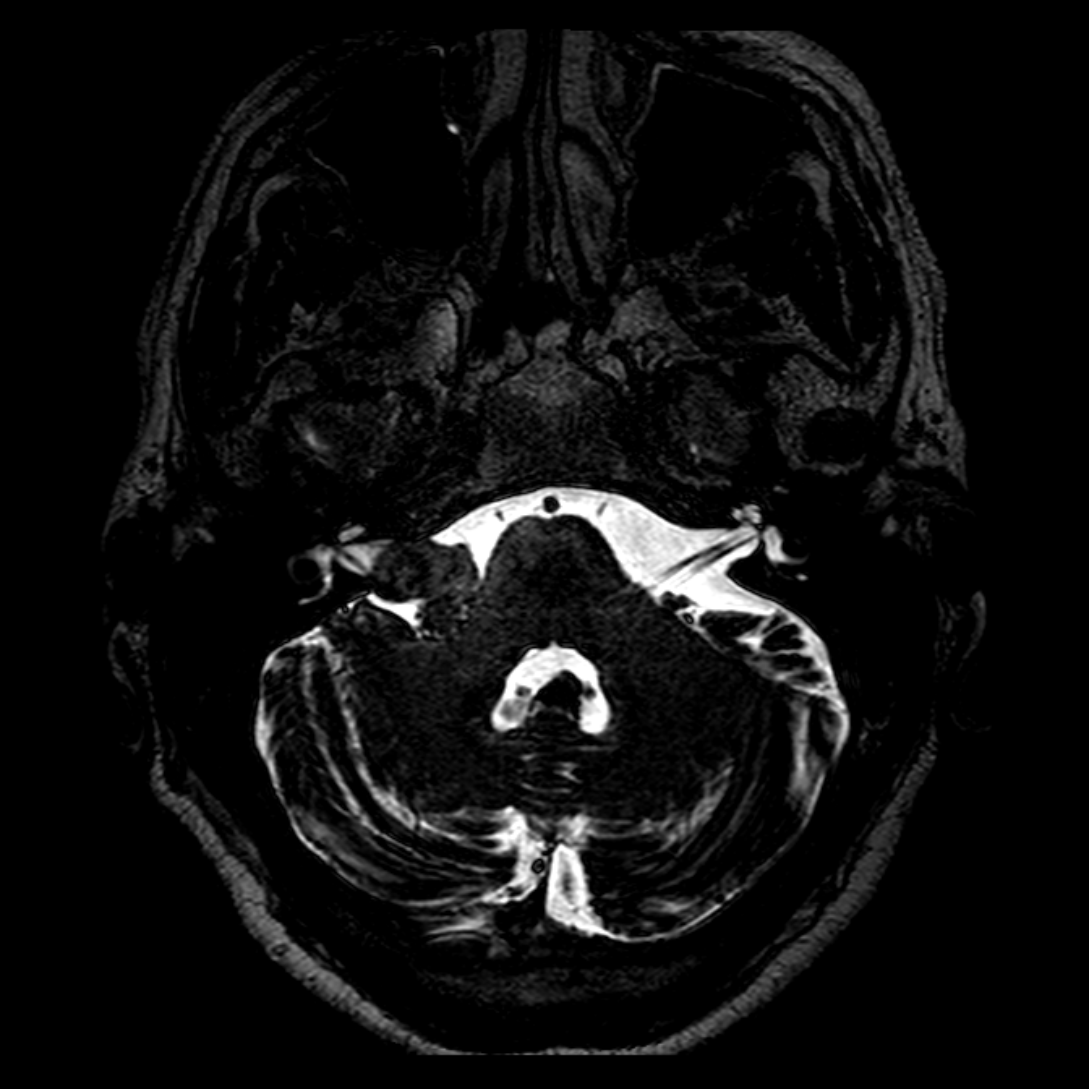
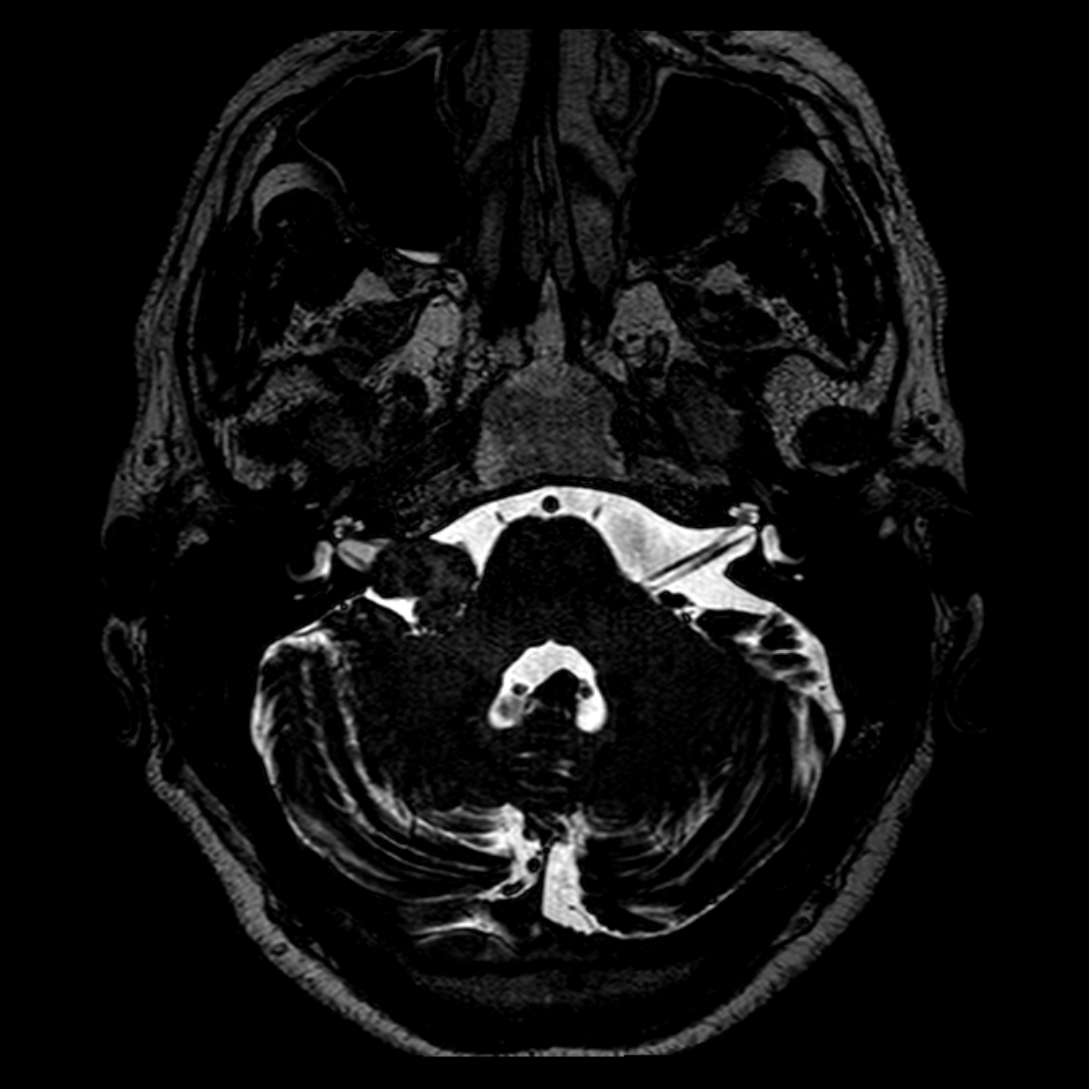
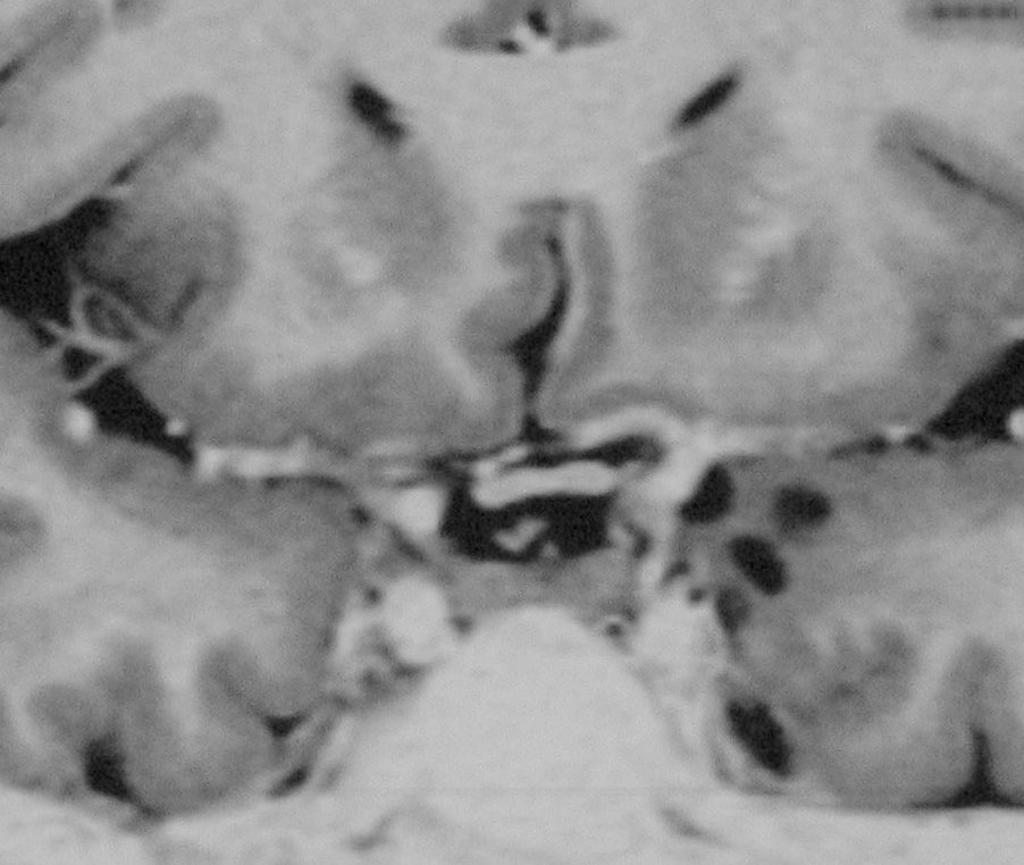
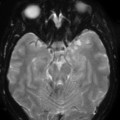
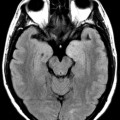
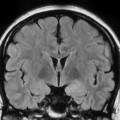
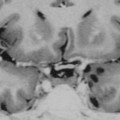
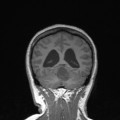
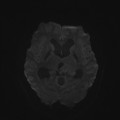
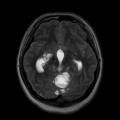
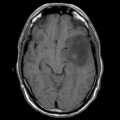
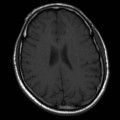
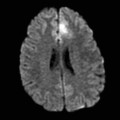
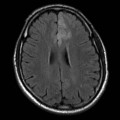
- IRM
- iso T1, hyper T2
- Calcifications, hémorragie,
- Kystes
- Rehaussement hétérogène mural
- Sidéroses superficielle possible
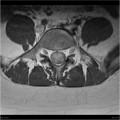
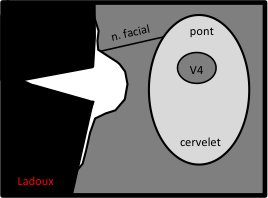
- Sur le plancher du V4
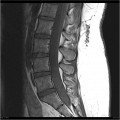
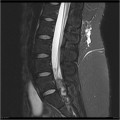
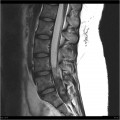
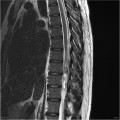
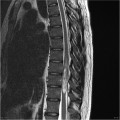
- Central : élargit le cône médullaire
- Spectro : MyoInositol élevé
- DD : médulloblastome, papillome
- TTT : Chirurgical + radiothérapie ± chimiothérapie
- Cf. Tumeurs rachidiennes intra-canalaires
|
-
-
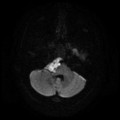
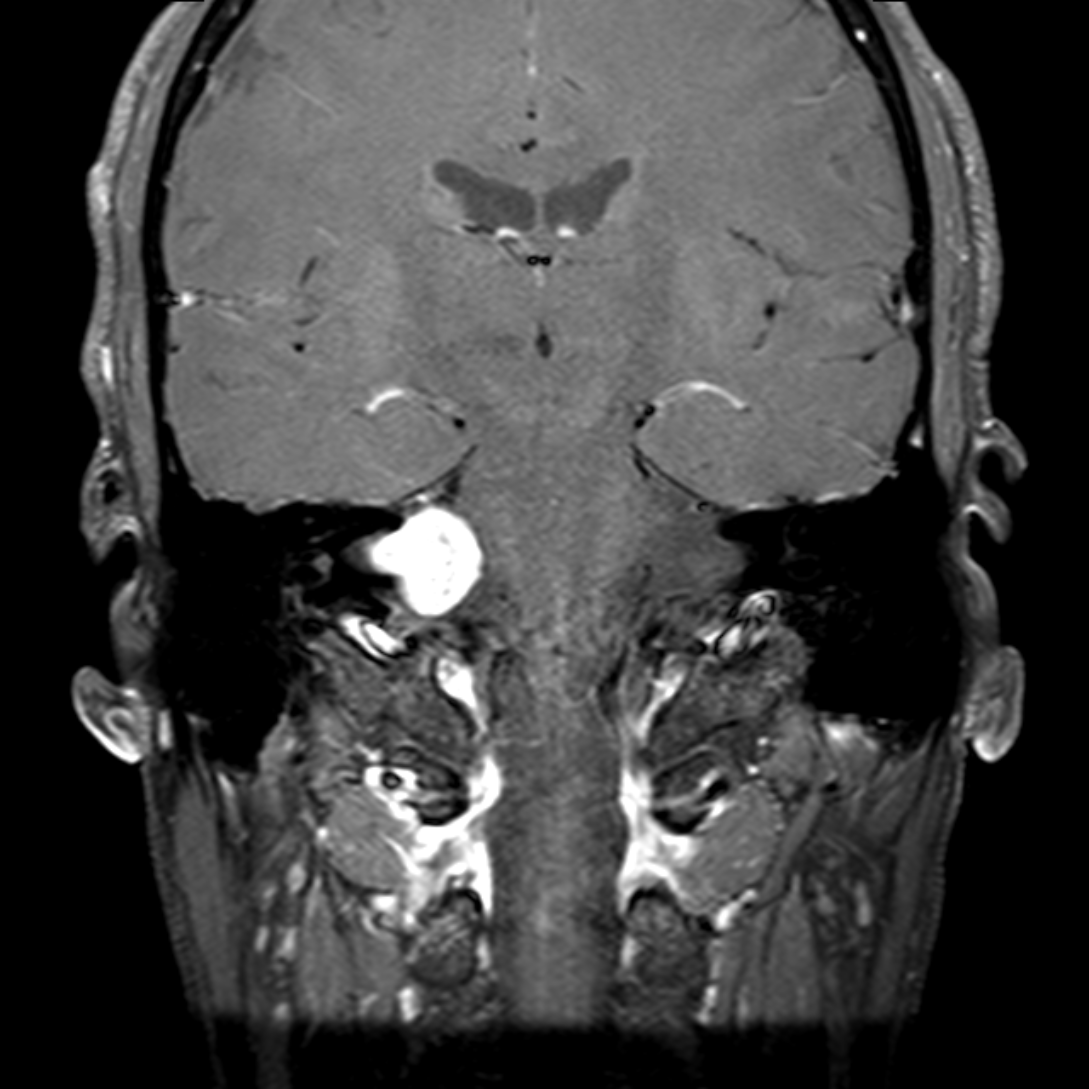
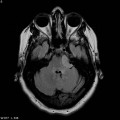
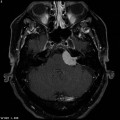
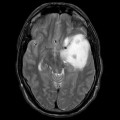
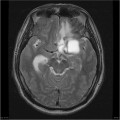
Épendymome du ventricule latéral
-
-
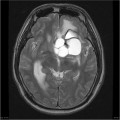
Épendymome du ventricule latéral
-
-
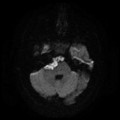
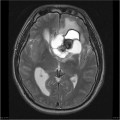
Épendymome du ventricule latéral
-
-
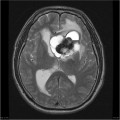
Épendymome du ventricule latéral
-
-
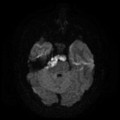
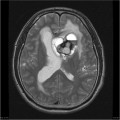
Épendymome du ventricule latéral
-
-
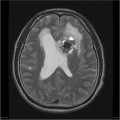
Épendymome du ventricule latéral
-
-
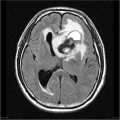
Épendymome du ventricule latéral
-
-
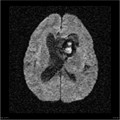
Épendymome du ventricule latéral
-
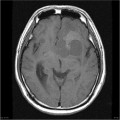
-
Épendymome du ventricule latéral
-
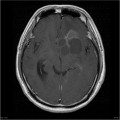
-
Épendymome du ventricule latéral
-
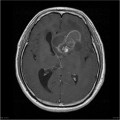
-
Épendymome du ventricule latéral
-
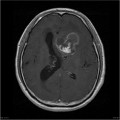
-
Épendymome du ventricule latéral
-
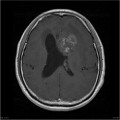
-
Épendymome du ventricule latéral
-
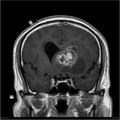
-
Épendymome du ventricule latéral
-
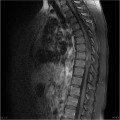
-
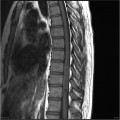
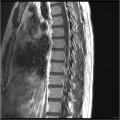
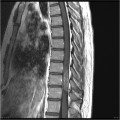
Épendymome thoracique
-
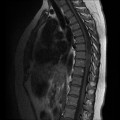
-
Épendymome thoracique
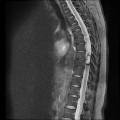
-
-
Épendymome thoracique
|