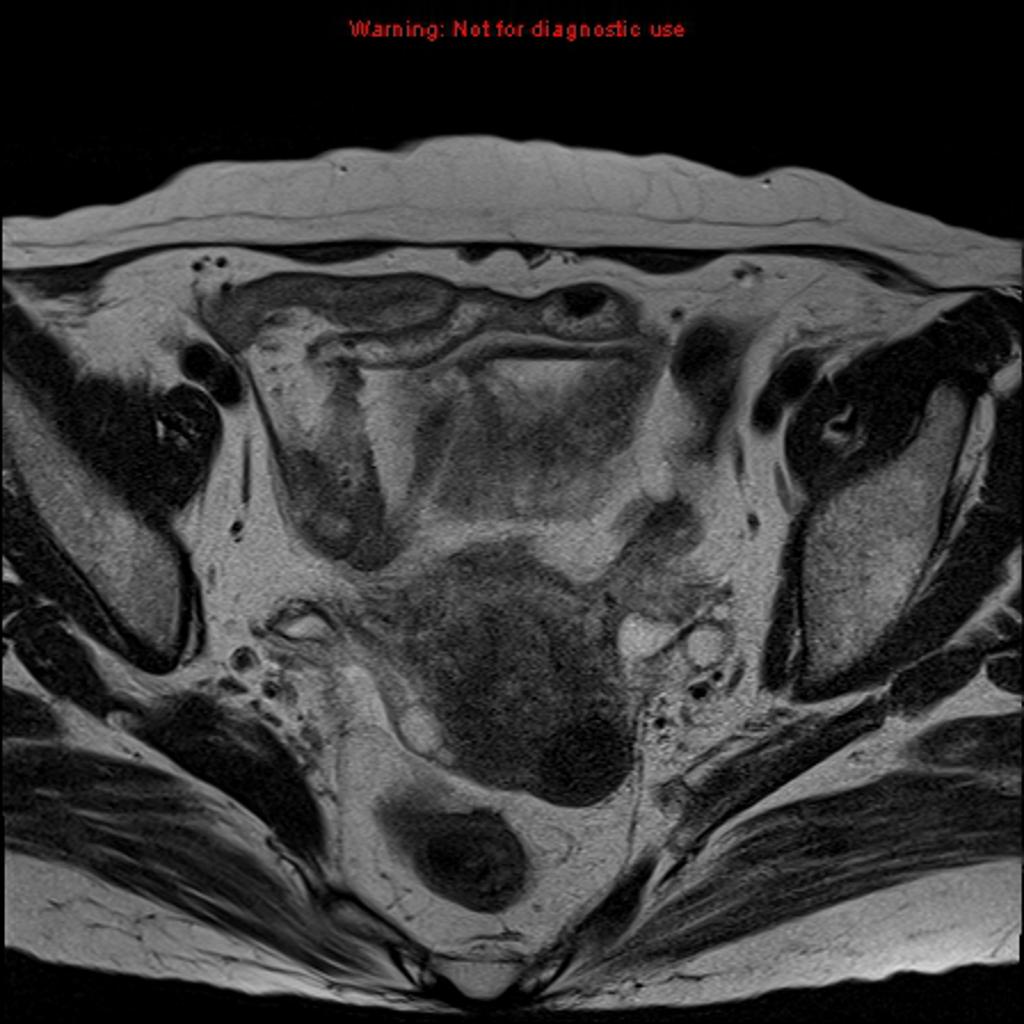
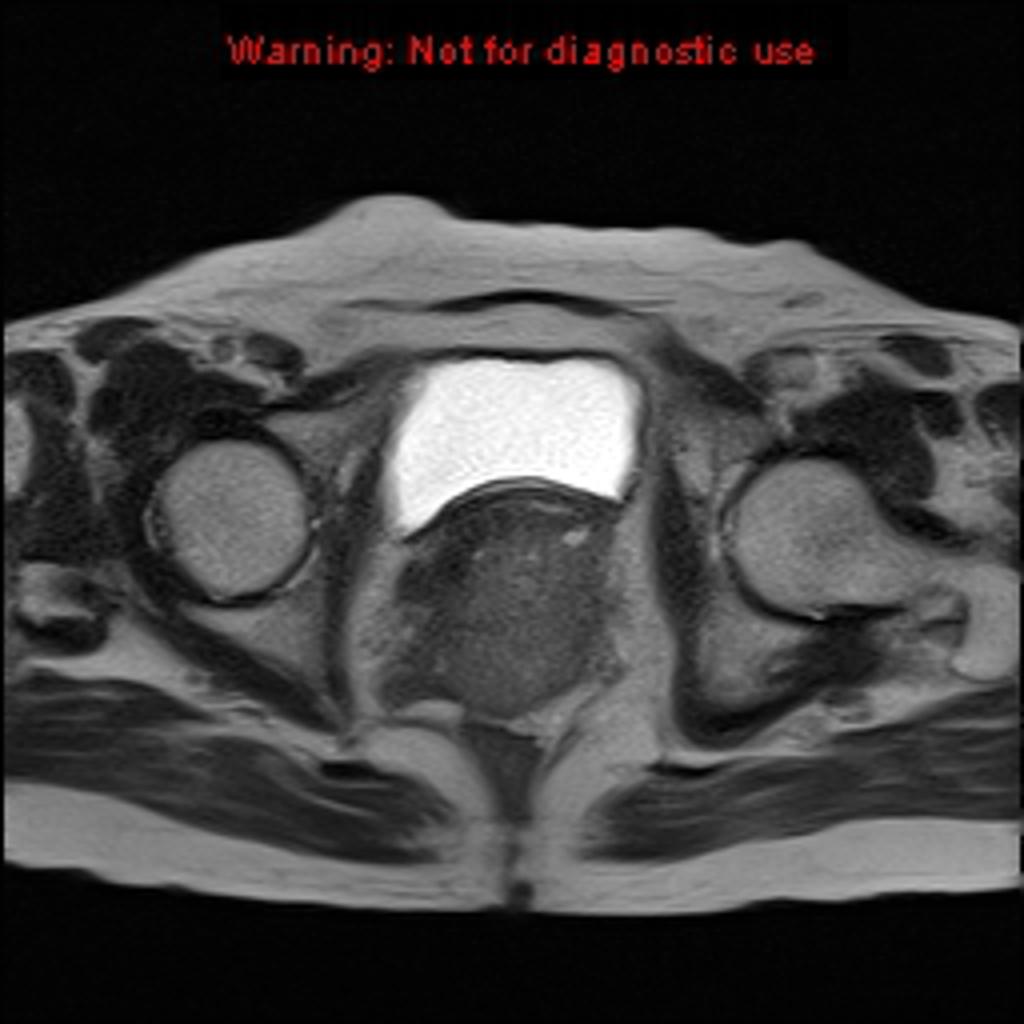
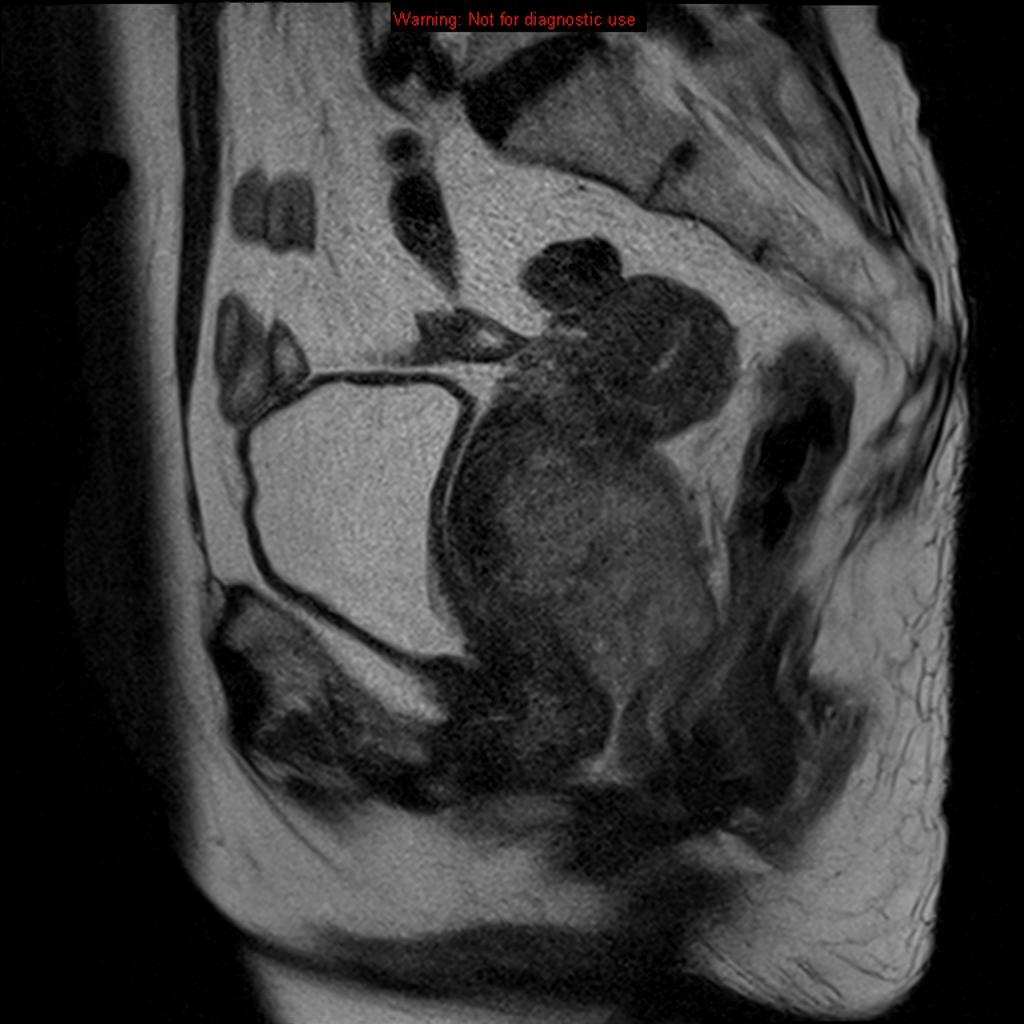
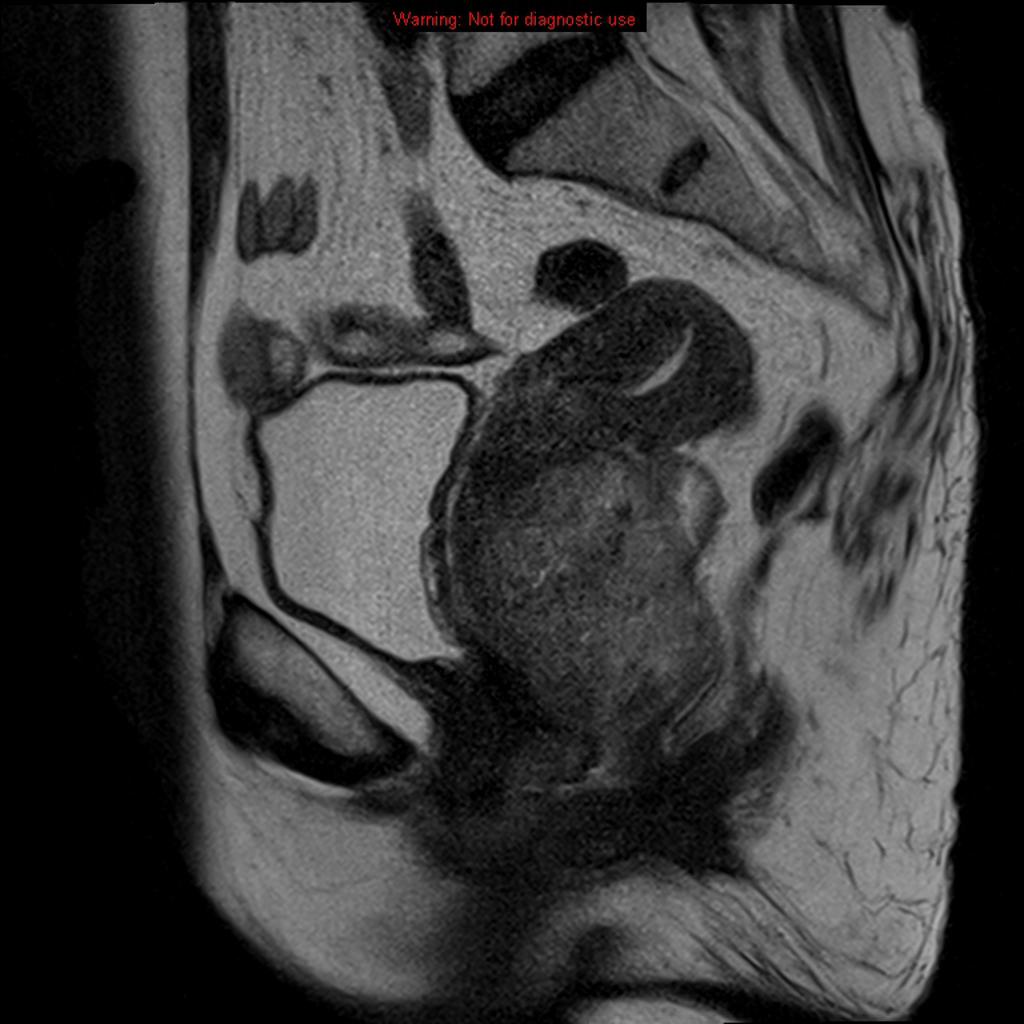
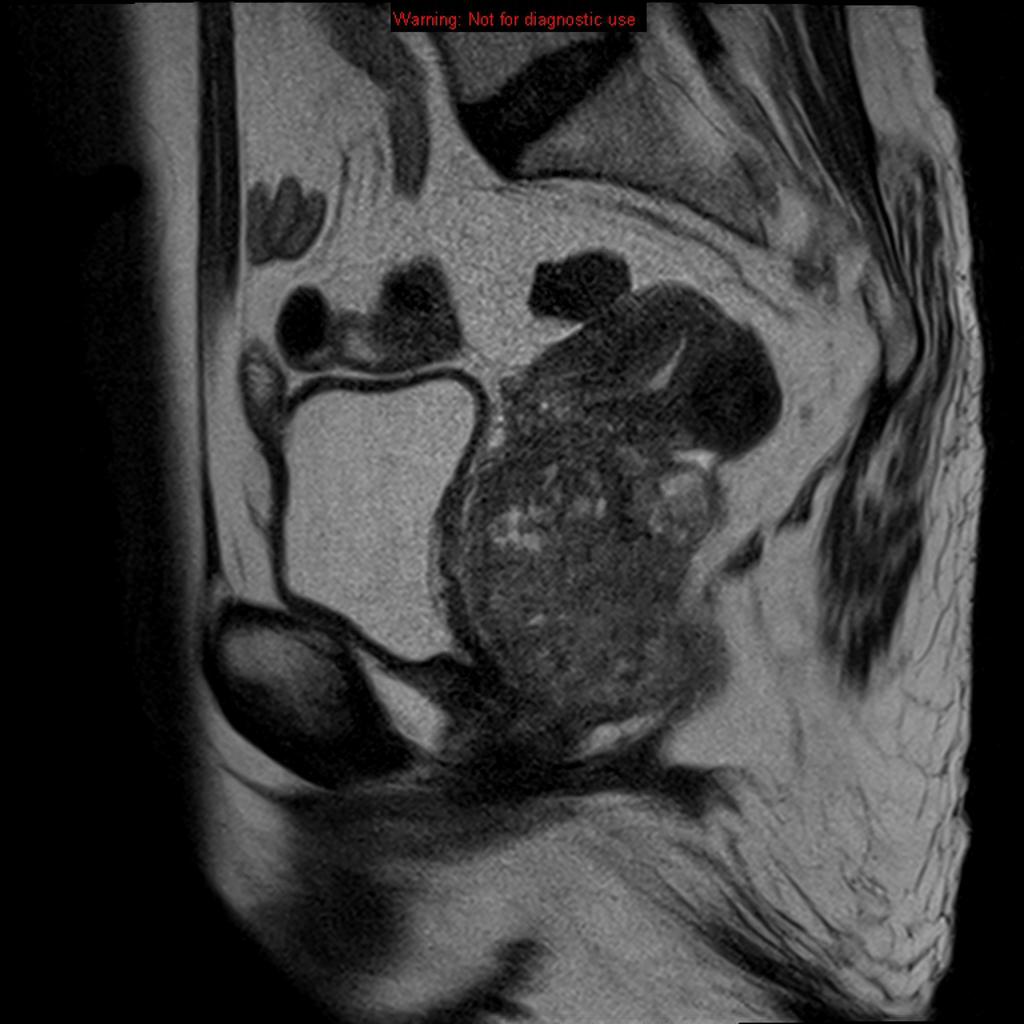
Cancer du col utérin
|
|
|
|
Étiquette : Cancer du col utérin
FIGO 2018 – Cancer du col utérin
| Stade I – Cancer strictement limité au col | ||
| Stade IA – Cancer invasif identifié seulement au microscope et envahissement du stroma : profondeur maximum de 5 mm | IA1 | profondeur ≤ 3 mm, largeur ≤ 7 mm |
| IA2 | 3 mm < profondeur ≤ 5 mm et largeur ≤ 7 mm | |
| Stade IB – Cancer clinique limité au col visible en macroscopie ou cancer microscopique de dimension supérieure au IA | IB1 | T <2 cm |
| IB2 | 2 ≤ T <4 cm | |
| IB3 | T ≥ 4 cm | |
| Stade II – Cancer étendu au-delà du col mais n’atteignant pas la paroi pelvienne ni le tiers inférieur du vagin | ||
| Stade IIA – jusqu’aux deux tiers supérieurs du vagin | IIA1 | Taille T ≤ 4 cm |
| IIA2 | Taille T >4 cm | |
| Stade IIB | paramètres (proximaux) | |
| Stade III – Cancer étendu jusqu’à la paroi pelvienne et/ou au tiers inférieur du vagin (y compris hydronéphrose) | Stade IIIA | Atteinte vaginale jusqu’au tiers inférieur |
| Stade IIB | Fixation à la paroi pelvienne (ou hydronéphrose ou rein muet) | |
| Stade IIIC | IIIC1 | Atteinte ganglionnaire pelvienne * |
| IIIC2 | Atteinte ganglionnaire lombo-aortique * | |
| Stade IV – Cancer étendu au-delà du petit bassin ou à la muqueuse vésicale et/ou rectale | Stade IVA | Organe adjacent (vessie, rectum) |
| Stade IVB | A distance |