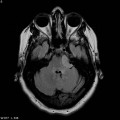
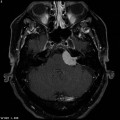
Protocole de perfusion cérébrale IRM |
|
|
 |
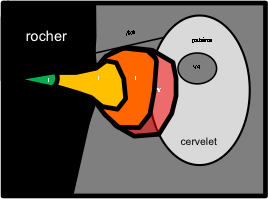
Technique
|
OBJECTIFS DE LA PERFUSION CÉRÉBRALE pour les tumeurs
|
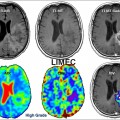
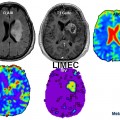
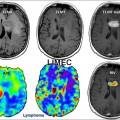
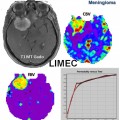
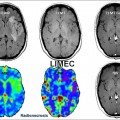
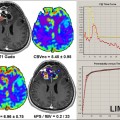
Exploration des tumeurs par perfusion cérébrale |
|
— Cut off à 1,75 —
|
|
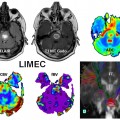
Exploration de la pathologie VASCULAIRE par perfusion cérébrale |
|
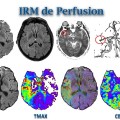
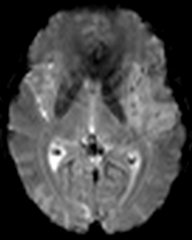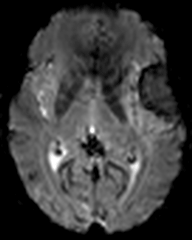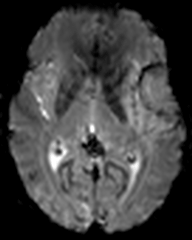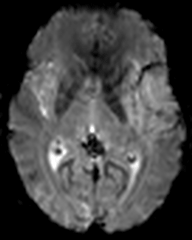
Recherche d’un mismatch diffusion / perfusionIschémie si Tmax > 6s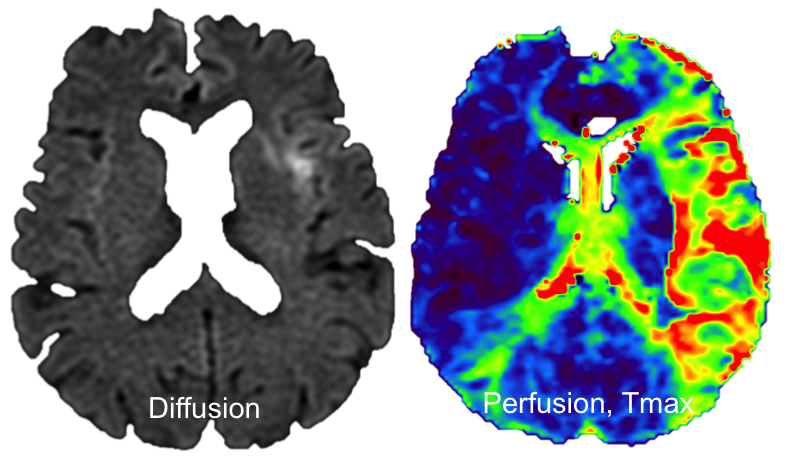 |
|