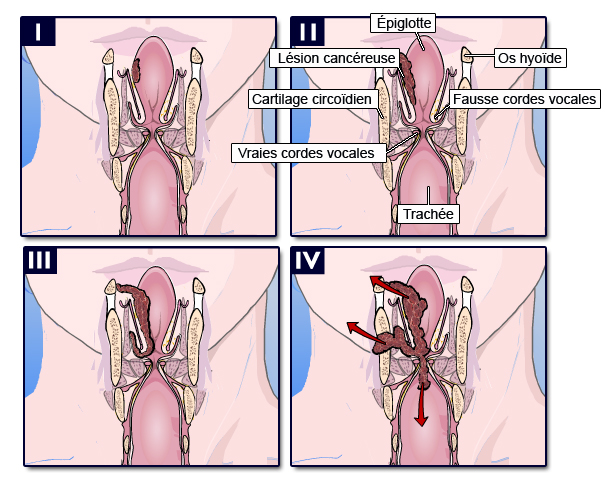
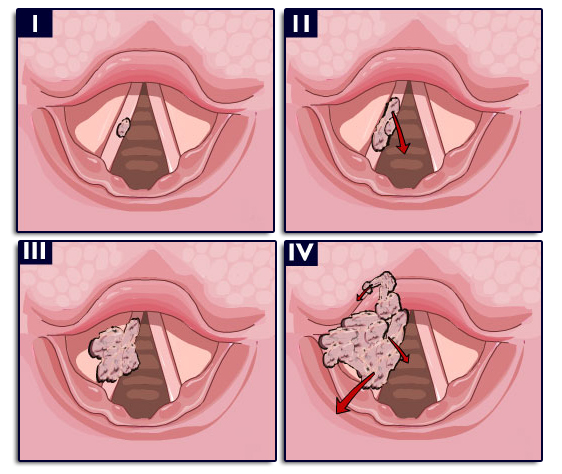
Critères RANO pour le suivi des tumeurs gliales
Réponse
|
Critères cliniques
|
Critères IRM
|
Réponse complète (RC)
|
- Amélioration ou stabilité clinique
- Sevrage complet des corticoïdes (sauf posologie de substitution)
|
- Disparition complète des lésions mesurables et non mesurables (T1 Gd+) pendant au moins 4 semaines
- Diminution ou stabilité du FLAIR
- Pas de nouvelle lésion
|
Réponse partielle (RP)
|
- Amélioration ou stabilité clinique
- Dose stable ou diminuée des corticoïdes
|
- Diminution de 50% ou plus de la somme des produits des diamètres perpendiculaires des lésions prenant le contraste par rapport à l’examen de référence
- Diminution ou stabilité du FLAIR
- Pas de nouvelle lésion
|
Stabilité
|
- Absence de réponse complète, partielle ou de progression
- Dose stable ou diminuée des corticoïdes
|
- Diminution ou stabilité du FLAIR
|
Progression
|
- Détérioration clinique non attribuable à une autre cause que la tumeur
- Augmentation de la dose des corticoïde rendue nécessaire par la détérioration clinique
|
- Augmentation de 25% ou plus de la somme des produits des diamètres perpendiculaires des lésions prenant le contraste par rapport à l’examen ayant mesuré les dimensions tumorales les plus faibles
- Augmentation du FLAIR non liée à la comorbidité (RTT…)
- Toute nouvelle lésion mesurable ou non mesurable
|
Source
Wen, P. Y., Macdonald, D. R., Reardon, D. A., Cloughesy, T. F., Sorensen, A. G., Galanis, E., … & Chang, S. M. (2010). Updated response assessment criteria for high-grade gliomas: response assessment in neuro-oncology working group. Journal of Clinical Oncology, 28(11), 1963-1972.