Anatomie et morphologie de la thyroïde |
|
|
|
Biologie de la thyroïde |
|
|
|
Sémiologie échographique des nodules de la thyroïde |
|
Plutôt Malin
Plutôt Bénin
|
|
Types histo des cancers |
|
|
|
Hyperthyroïdie |
|
|
|
Hypothyroïdie |
|
|
|
LIENS
|
|
|
Anatomie et morphologie de la thyroïde |
|
|
|
Biologie de la thyroïde |
|
|
|
Sémiologie échographique des nodules de la thyroïde |
|
Plutôt Malin
Plutôt Bénin
|
|
Types histo des cancers |
|
|
|
Hyperthyroïdie |
|
|
|
Hypothyroïdie |
|
|
|
LIENS
|
|
|
Adénomyose
|
|
Généralités
|
ÉCHOGRAPHIE
|
IRM
|
|
|
|
Myomes utérins
|
|||
Généralités
|
Echographie
|
||
IRM
|
Ce que doit comporter le Compte rendu
|
||
DD
|
Indication de la myomectomie par cœlioscopie
|
||
Cancer du col utérin
|
|
|
|
IRM : protocole d’exploration des tumeurs des glandes salivaires
|
Pathologies des glandes salivaires
|
DÉMARCHE diagnostique devant une tumeur des glandes salivaires
|
| BENIN [80%] | MALIN [20%] | |
| Contours | Bien limités | Mal limités |
| Signal | hyperT2 liquidien | hypoT2 |
| Nécrose centrale | – | + |
| Capsule périphérique hypoT2 | + le plus souvent adénome pléiomorphe) |
– |
| Envahissement de voisinage | – | Infiltration de la graisse |
| Adénopathie | – | + |
| Infiltration périneurale | – | + |
| ADC relatif | élevé (>1.3) sauf CAL | bas ( < 1.0) |
ALGORITHME DIAGNOSTIQUE |
Courbes de perfusion des tumeurs des glandes salivaires |
|
| Type A : Plateau ascendant Adénome pléomorphe cellulaire ou non |
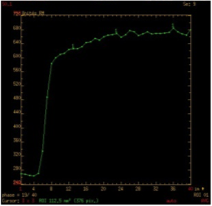 |
| Type B : Prise de contraste rapide et wash-out > 30% Tumeur de Warthin |
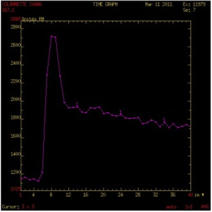 |
| Type C : Prise de contraste rapide avec plateau ou wash-out < 30 % Courbe aspécifique |
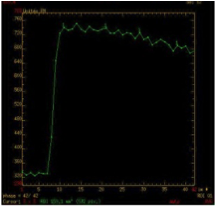 |
| Histologie | Clinique | IRM |
| Adénome pléomorphe (3/4 des tumeurs parotide) |
|
|
| Tumeur de Warthin (Anciennement cystadénolymphome) |
|
|
Tumeur maligne :
|
|
|
Diagnostics différentiels |
|
|
Syndrome de Gougerot-Sjögren (syndrome sec) |
|
|
Ganglion intra parotidien |
|
Lors d’une céphalée, toujours penser à regarder (en plus du reste…)
|
| Clinique | Diagnostic | Imagerie |
| Céphalée brutale en « coup de tonnerre » +/- coma |
HÉMORRAGIE MÉNINGÉE par rupture d’ANÉVRISME |
|
| Céphalée + grossesse / femme jeune tabagique sous pilule |
THROMBOSE VEINEUSE CÉRÉBRALE |
|
| Céphalée brutale + HTIC + déficit neurologique focal |
HÉMATOME INTRA-PARENCHYMATEUX |
|
| Céphalée + cervicalgies +/- déficit neurologique |
Dissection des troncs supra-aortiques |
|
| Céphalée chroniques + HTIC |
Processus occupant l’espace (POE) |
|
| Céphalée + fièvre /confusion | Méningite / méningo-encéphalite |
|
| Céphalée + fièvre + HTIC | Abcès |
|
| Céphalée chroniques plutôt positionnelles | Malformation de type chiari |
|
| Céphalée chroniques plutôt positionnelles | HYPERTENSION INTRA CRANIENNE IDIOPATHIQUE |
|
| Céphalée + hémianopsie bitemporale + HTIC |
PROCESSUS OCCUPANT L’ESPACE (POE) SUPRASELLAIRE |
|
| Céphalée dans les suites d’une ponction lombaire |
HYPOTENSION INTRA CRANIENNE |
|
| Céphalée + HTA +/- HLH |
Encéphalopathie hypertensice aigue (PRES) |
|
| Céphalée brutales répétées paroxystiques |
SYNDROME DE VASOCONSTRICTION RÉVERSIBLE |
|
| Céphalée + traumatisme cranien |
TRAUMA CRANIEN |
|
| Céphalée à type de douleur du scalp postérieur |
Névralgie d’Arnold |
|
| Céphalée frontale majorée au procubitus |
SINUSITE |
|
| Céphalée chronique + amaigrissement |
Maladie de Horton |
|
| Douleur d’une hémiface + larmoiement |
Algie vasculaire de la face |
|
| Douleur dans le territoire du trijumeau |
Névralgie du trijumeau |
|
Cancer de l’endomètre
|
|
|
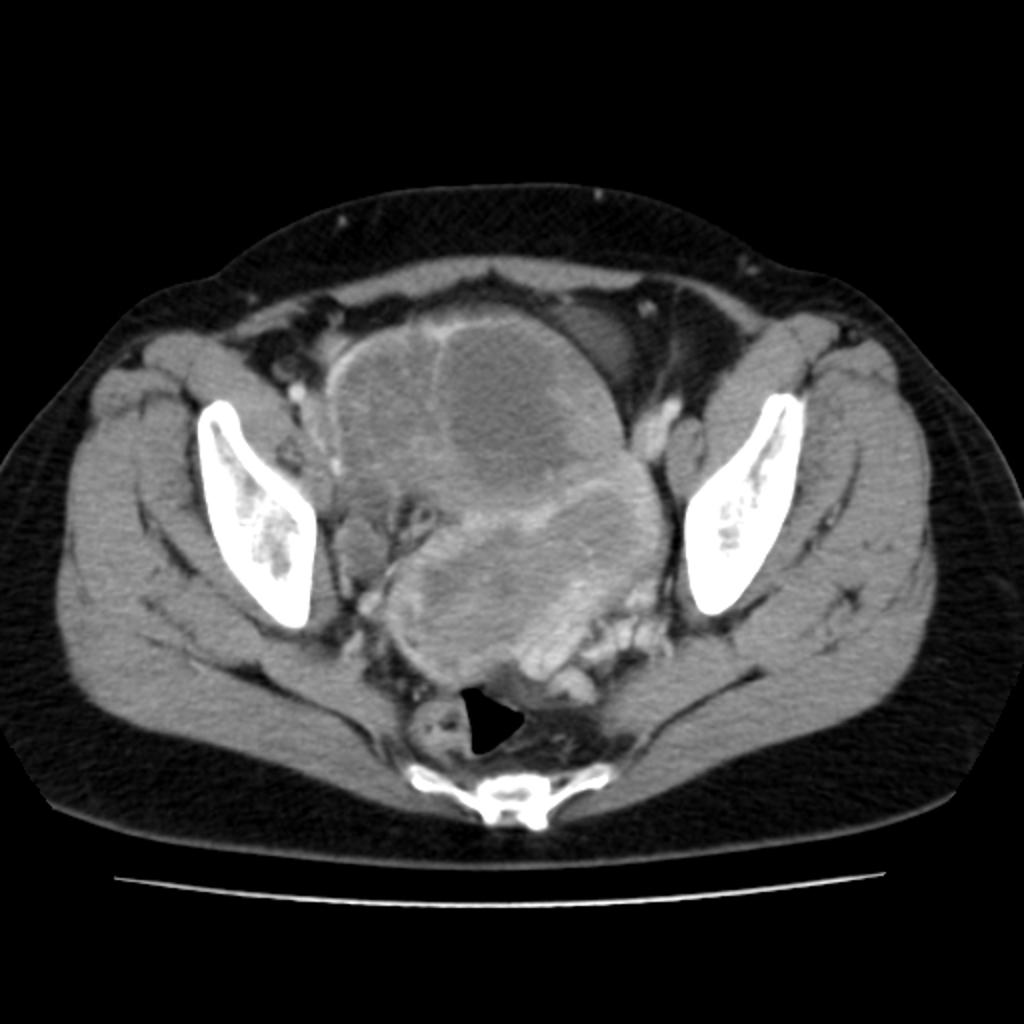 |